مجموعه انتقال خون: یک ابزار پزشکی حیاتی در مراقبت های بهداشتی مدرن
Oct 22,2024
مجموعه انتقال خون ، به عنوان یک مؤلفه مهم در قلمرو مراقبت های بهداشتی مدرن ، نقش مهمی در نجات جان و درمان شرایط پزشکی بی شماری ایفا می کند. این مجموعه برای تسهیل انتقال ایمن و مؤثر خون از یک اهدا کننده به گیرنده طراحی شده است و به طیف گسترده ای از نیازهای پزشکی پرداخته است.
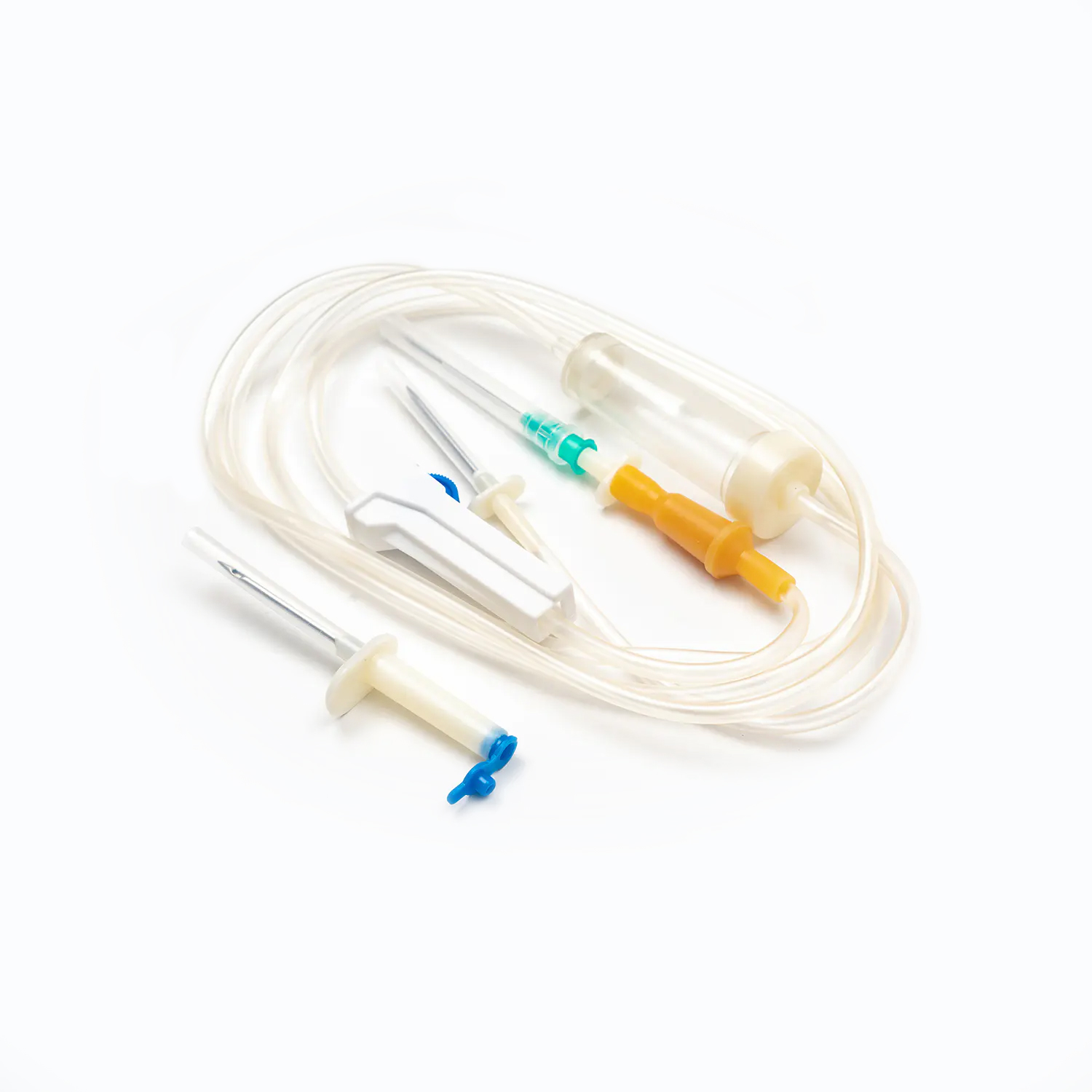
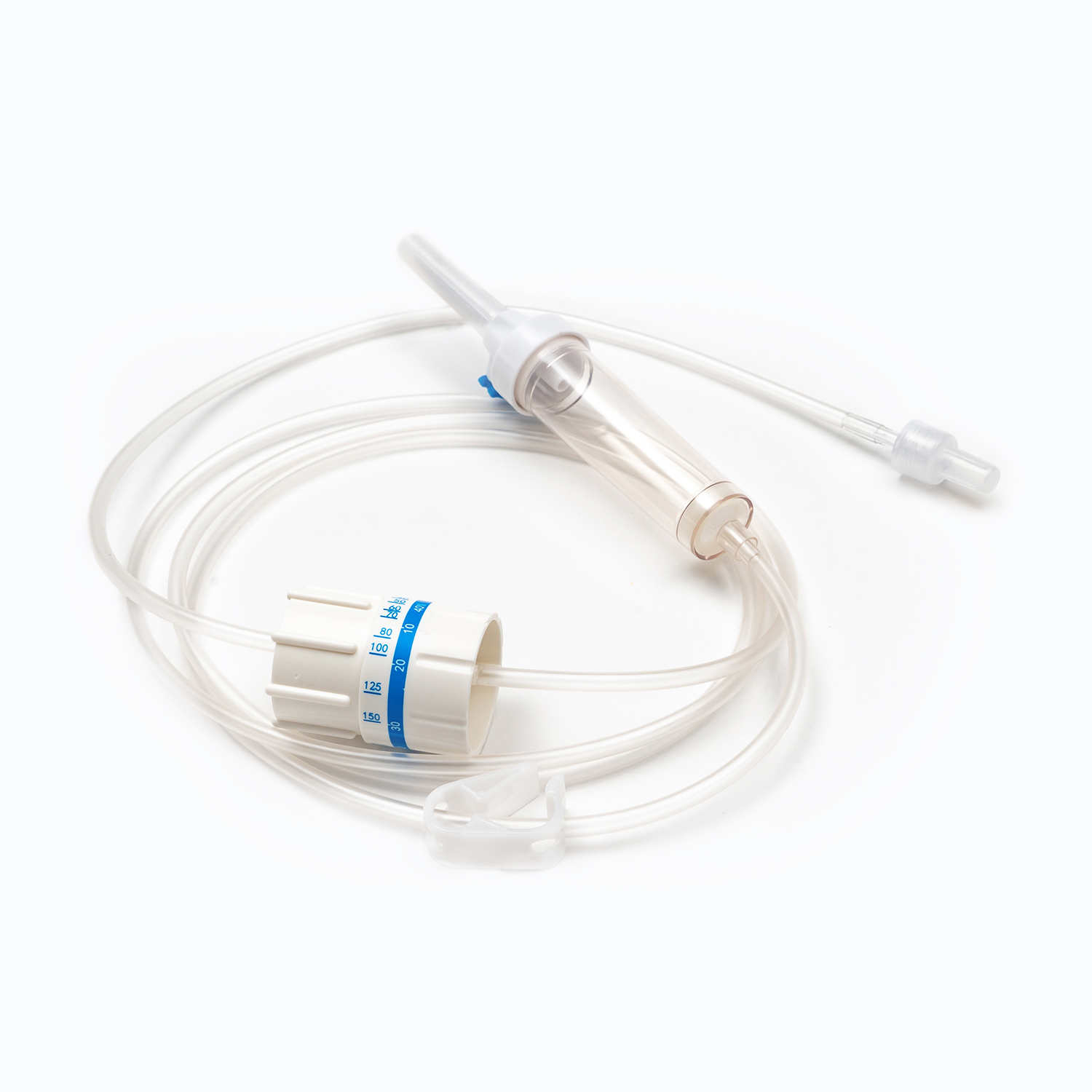
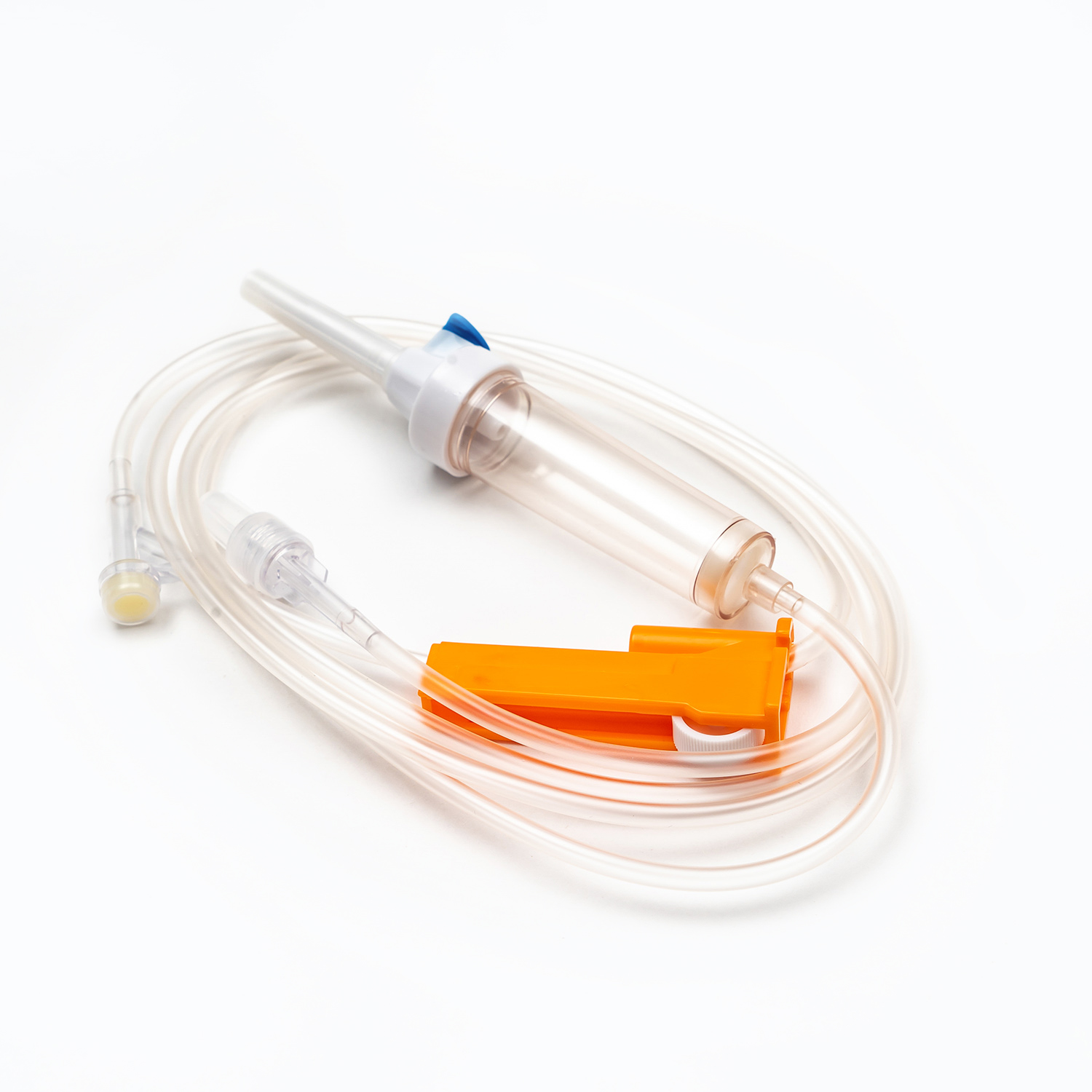
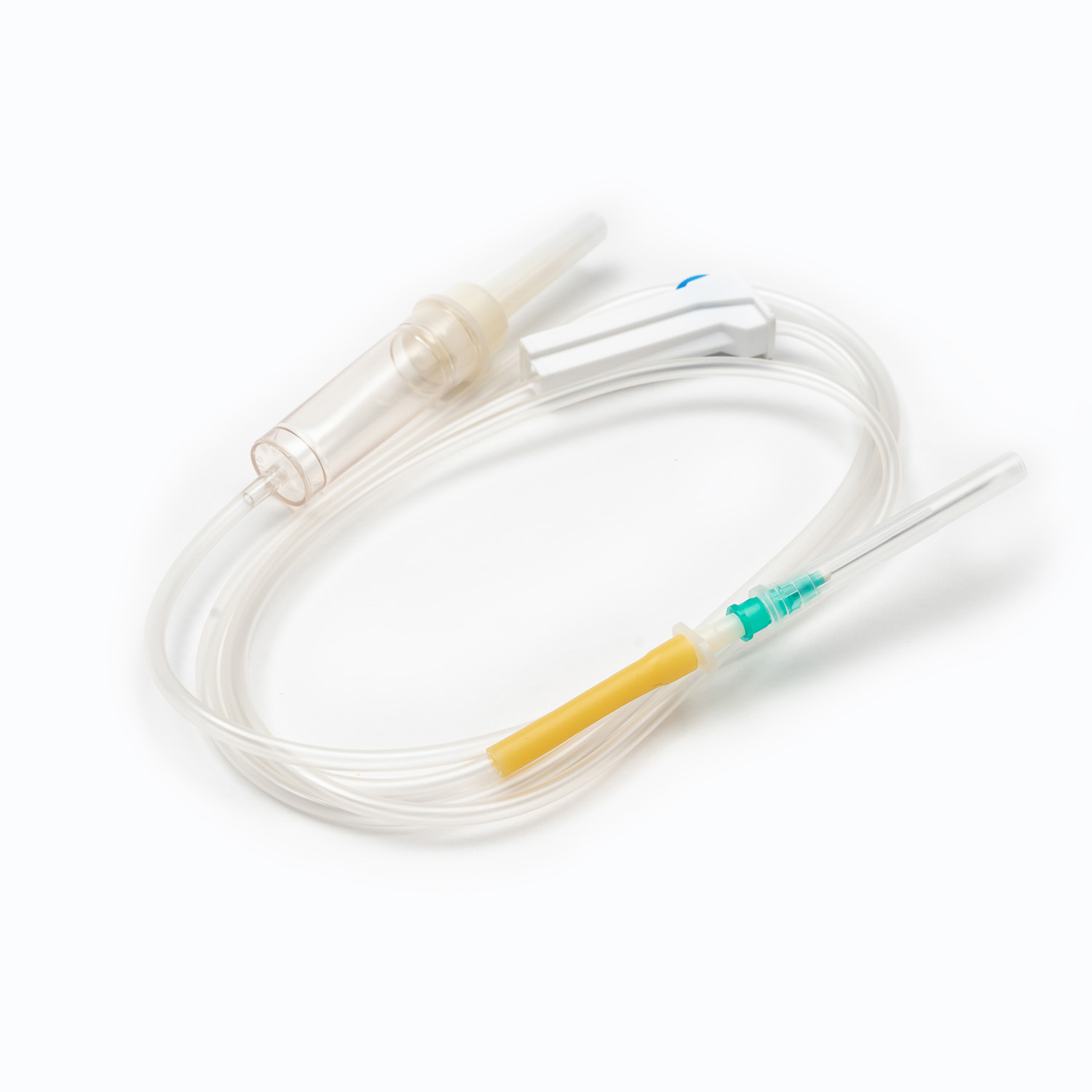
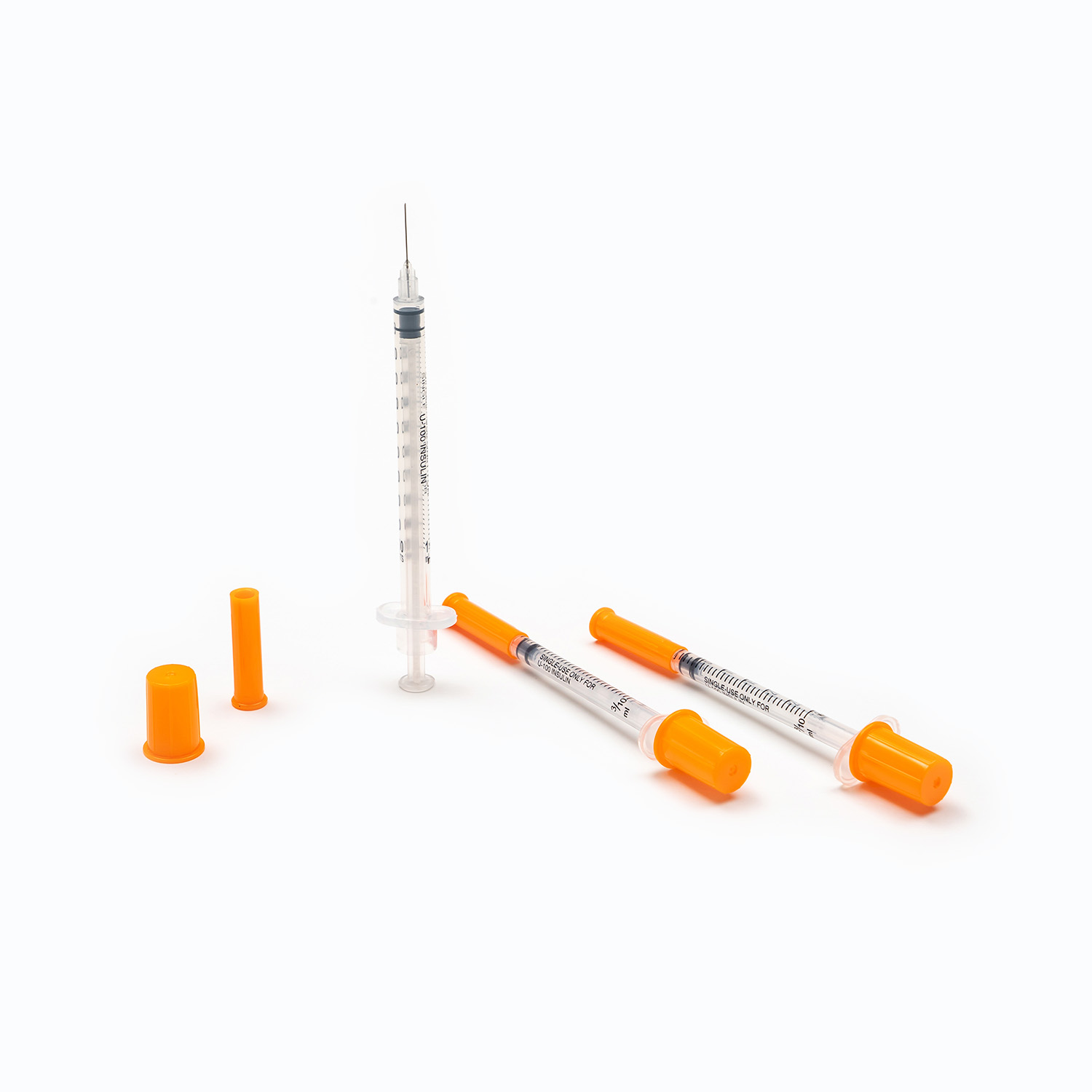
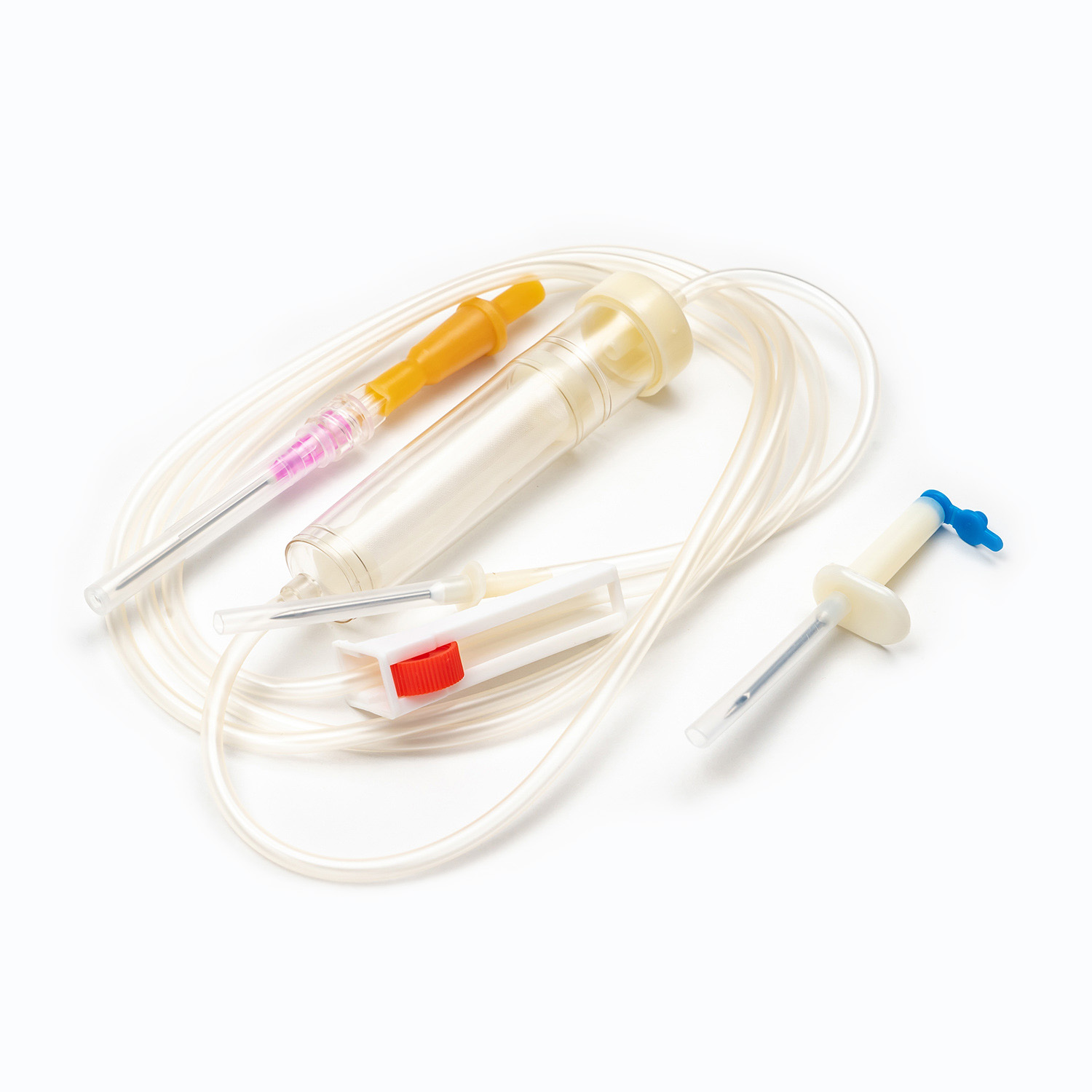
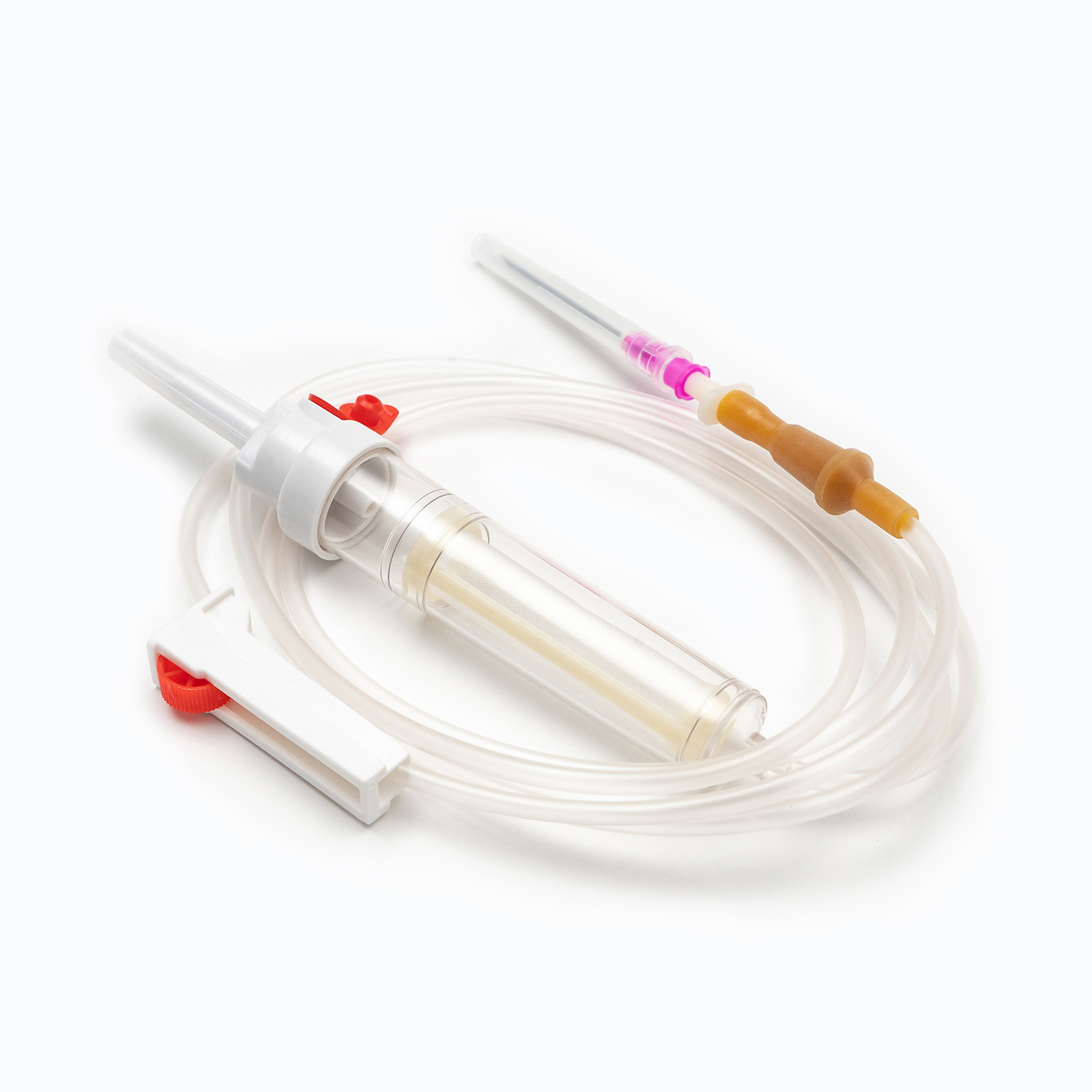
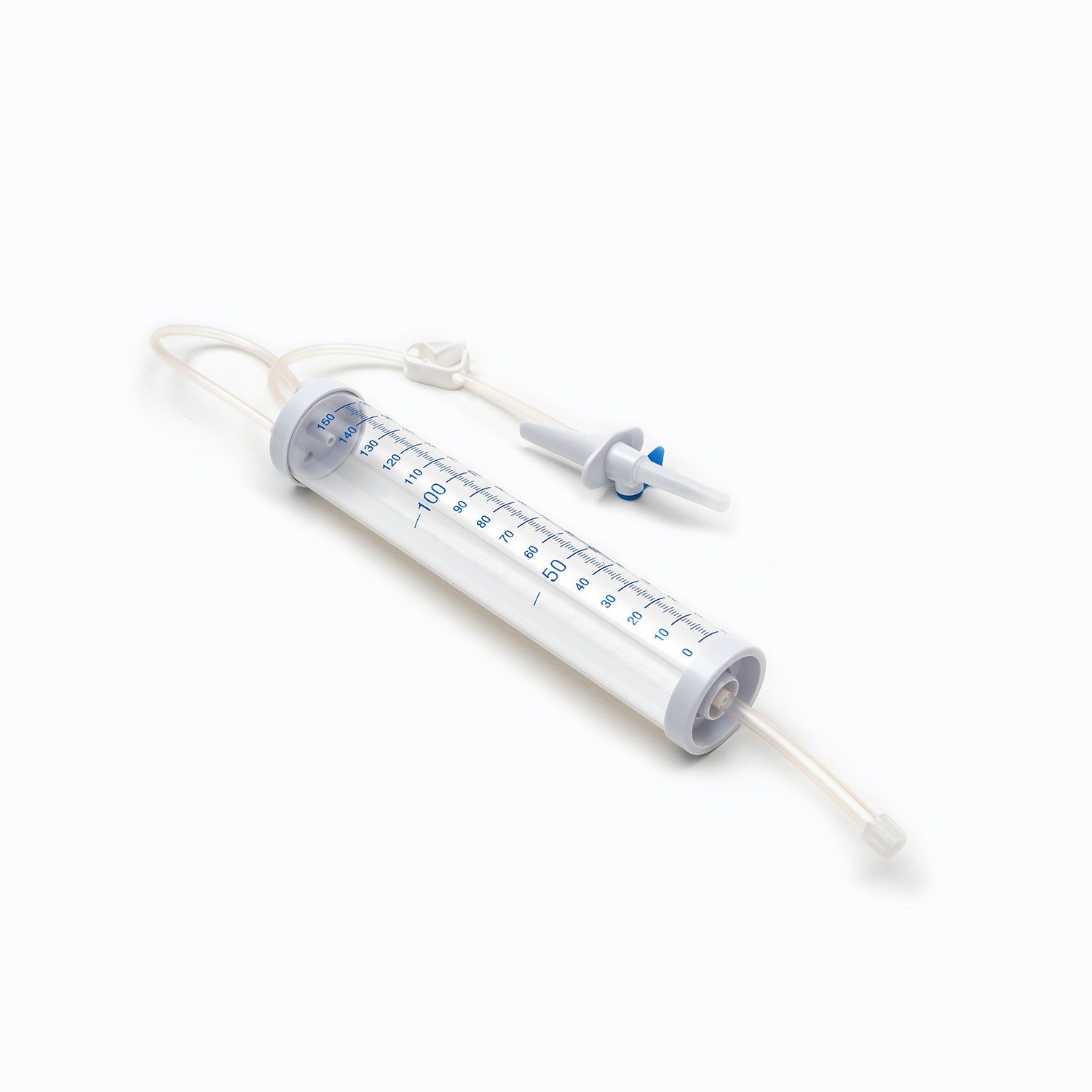
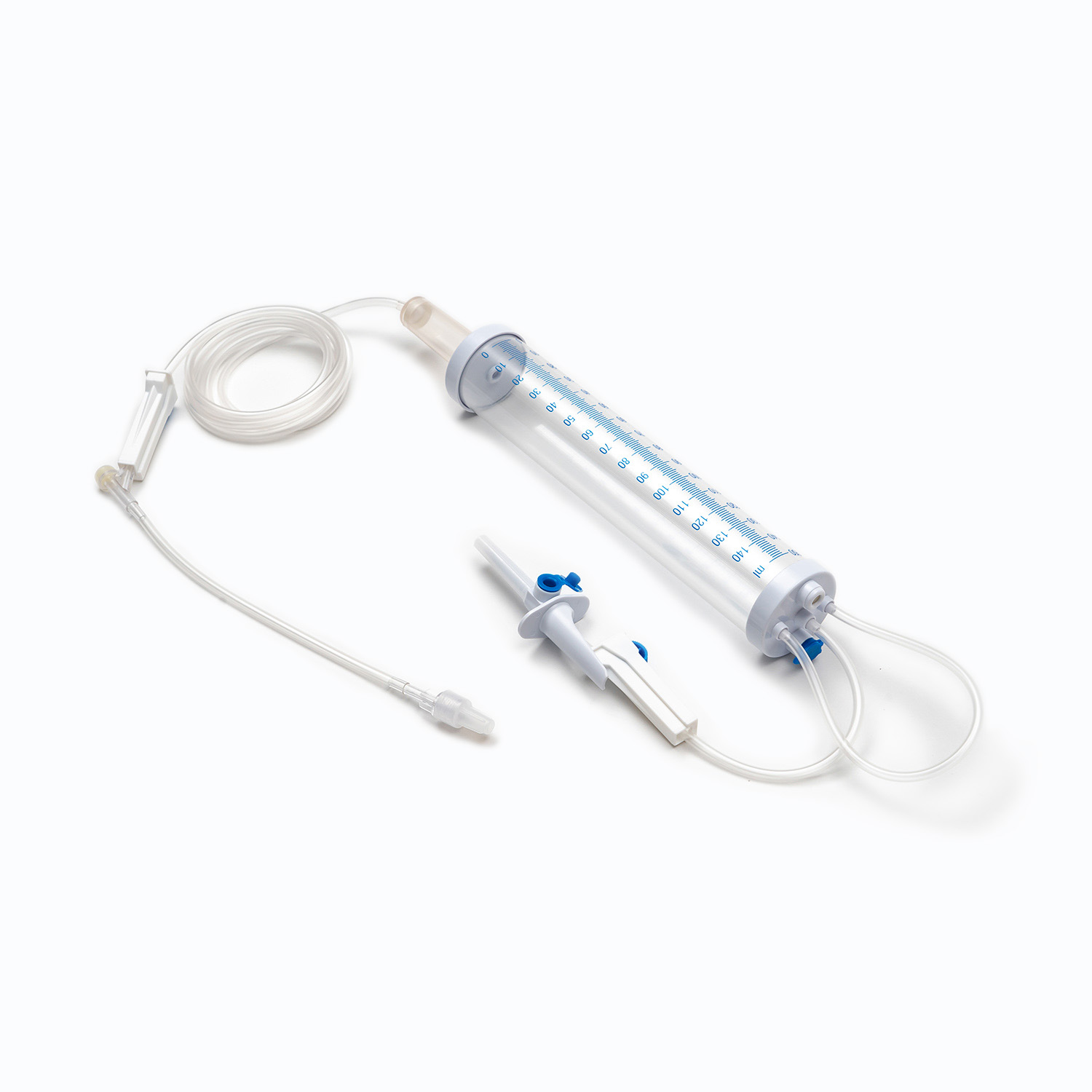
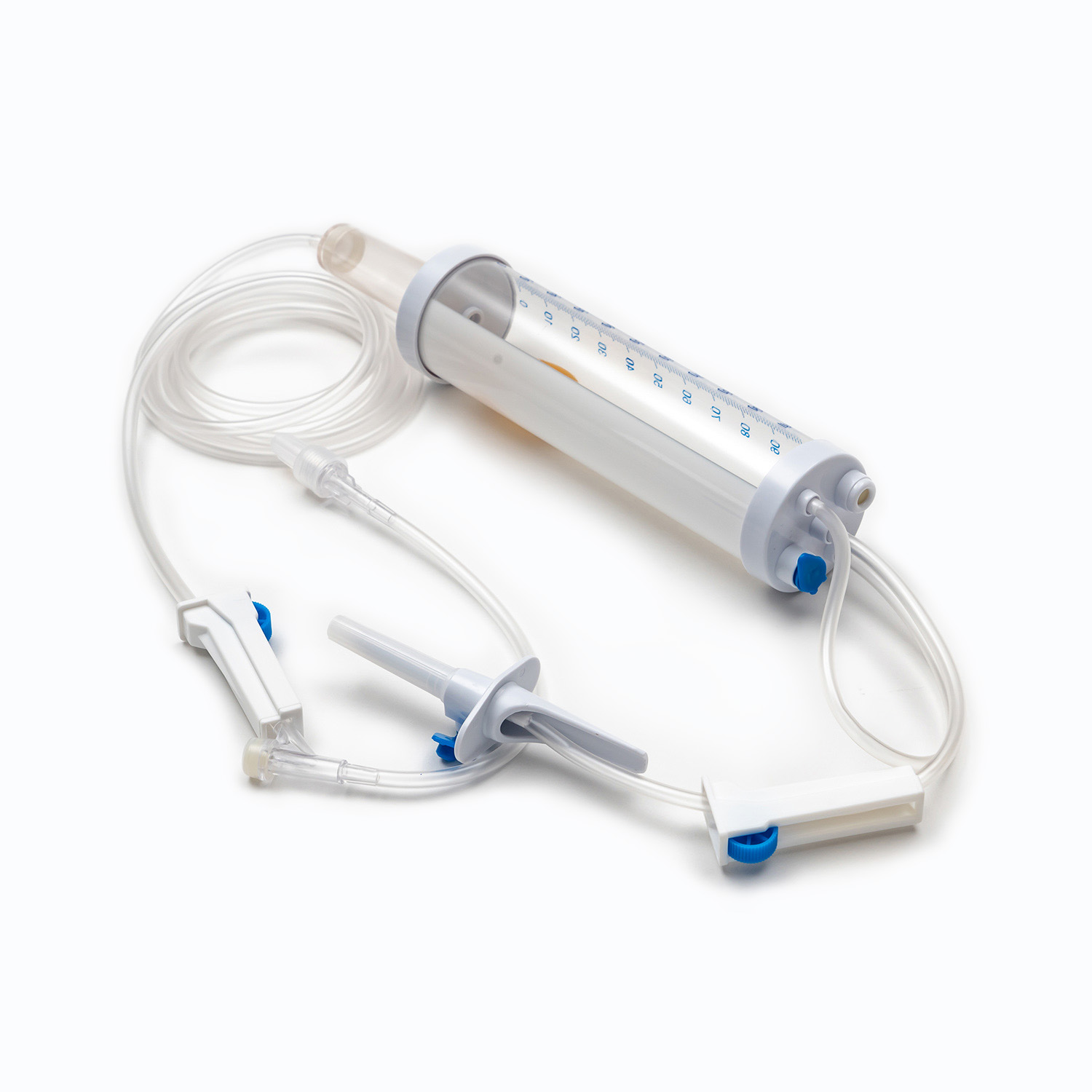
یک مجموعه انتقال خون معمولی شامل چندین مؤلفه ضروری است: یک کیسه خون ، یک کانول داخل وریدی و یک توبول که این دو را به هم وصل می کند. کیسه خون به عنوان ظرف اصلی برای جمع آوری و ذخیره خون از اهدا کننده عمل می کند. کانول داخل وریدی ارتباط ایمن به رگ اهدا کننده را امکان پذیر می کند و باعث می شود استخراج صاف خون باشد. در همین حال ، لوله ، کانول را به کیسه خون متصل می کند و از عبور یکپارچه خون بین این دو اطمینان می دهد.
Cannula خود وسیله ای پیچیده است که دارای یک کاتتر انعطاف پذیر و یک تروکار برای سوراخ کردن رگ اهدا کننده است. Trocar همچنین در طی فرآیند سوراخ شدن ، سفتی را به کاتتر می دهد. یک دسته متصل به Trocar ، حذف تروکار از سوند را تسهیل می کند ، در حالی که یک مهر و موم انعطاف پذیر از برداشتن خون جلوگیری می کند.
مفهوم انتقال خون عملی در قرن هفدهم پدیدار شد ، اگرچه تا زمان جنگ جهانی دوم ، انتقال به یک روش معمول پزشکی تبدیل شد. در ابتدا ، خون به طور مستقیم از اهدا کننده به گیرنده ، بلافاصله پس از استخراج یا از طریق اتصال عروقی مستقیم منتقل شد. با این حال ، کشف ضد انعقادها ، مانند سیترات ، در سال 1914 این روند را متحول کرد و منجر به توسعه روش انتقال غیر مستقیم شد. این امر امکان ذخیره طولانی مدت خون و اجزای آن را فراهم می کند و راه را برای بانکداری خون مدرن و شیوه های انتقال خون هموار می کند.
انتقال خون در حال حاضر یک گزینه درمانی اساسی برای شرایط مختلف پزشکی از جمله ریزش شدید خون در حین عمل جراحی ، تروما ، زایمان و سوختگی است. آنها همچنین برای بیماران مبتلا به اختلالات خونی مانند کم خونی و کم خونی همولیتیک خود ایمنی و همچنین مبتلایان به درمان سرطان بسیار مهم هستند که می توانند تعداد سلول های خونی را کاهش دهند.
تزریق نه تنها خون کامل بلکه اجزای آن مانند گلبولهای قرمز ، پلاسما و پلاکت ها را نیز در بر می گیرد. این امر باعث می شود یک رویکرد متناسب تر برای درمان ، پرداختن به نیازهای پزشکی خاص. به عنوان مثال ، گلبول های قرمز برای افزایش ظرفیت حامل اکسیژن تزریق می شوند ، در حالی که از پلاکت ها برای کنترل خونریزی استفاده می شود.
با وجود فواید آن ، انتقال خون بدون خطری نیست. تطبیق نادرست گروه خونی می تواند منجر به واکنشهای ایمنی شدید ، از جمله همولیز ، که در آن گلبول های قرمز از بین می روند ، منجر شود. خطرات دیگر شامل تب ، واکنش آلرژیک ، عفونت های ناشی از خون و اضافه بار آهن است.
برای کاهش این خطرات ، اقدامات ایمنی دقیق انجام می شود. اهدا کنندگان خون برای عوامل عفونی از جمله HIV و سایر ویروس ها تحت غربالگری گسترده قرار می گیرند. نمونه خون نیز برای سازگاری با گروه خونی گیرنده مورد آزمایش قرار می گیرد. علاوه بر این ، خون برای به حداکثر رساندن اثر درمانی آن و به حداقل رساندن عوارض جانبی از اجزای آن جدا می شود.
زمینه انتقال خون به طور مداوم در حال تحول است ، که ناشی از پیشرفت در فناوری و تحقیقات است. نوآوری در تکنیک های پردازش و ذخیره سازی خون و همچنین توسعه دستگاه های جدید انتقال خون با هدف تقویت ایمنی و اثربخشی انجام شده است. تمرکز مداوم در استاندارد سازی پروتکل های انتقال خون و بهبود سیستم های ایمنی بیمار وجود دارد. این شامل اجرای برنامه های آموزش دقیق برای متخصصان مراقبت های بهداشتی ، اتخاذ تجهیزات مدرن و استاندارد و نظارت و ارزیابی مداوم شیوه های انتقال خون است. $ $