Beyond the Bag: یک راهنمای جامع برای مجموعه انتقال خون
Jul 22,2025
I. آشنایی با مجموعه های انتقال خون
انتقال خون یک روش پزشکی صرفه جویی در زندگی است که شامل انتقال خون یا اجزای خون از یک اهدا کننده به جریان خون گیرنده است.
سفر انتقال خون و به تبع آن تکامل دستگاههای مورد استفاده برای آن ، قرن ها طول می کشد.
در پزشکی مدرن ، مجموعه انتقال خون ابزاری ضروری است و نقش مهمی در طیف گسترده ای از سناریوهای بالینی ایفا می کند.
ii. اجزای یک مجموعه انتقال خون استاندارد
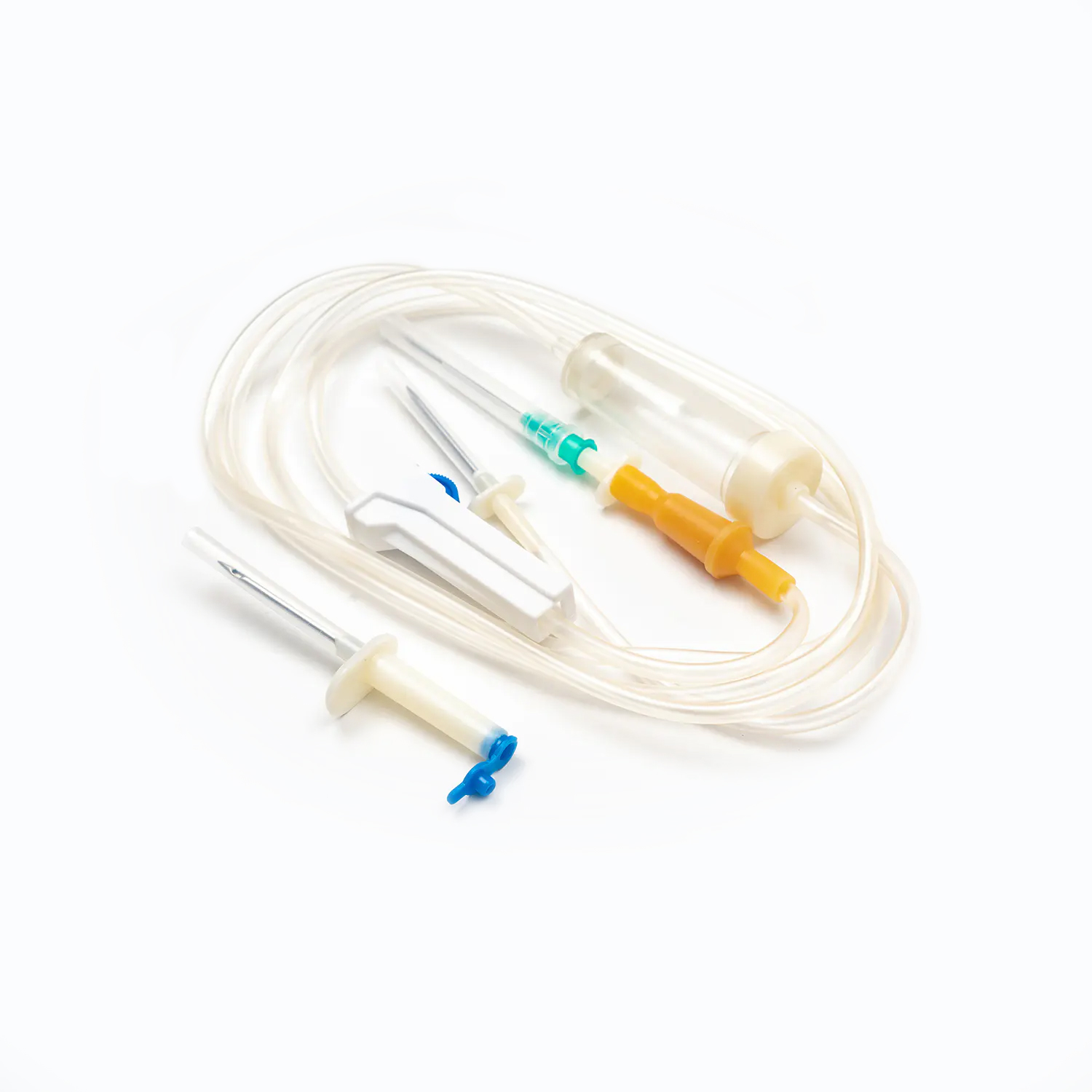
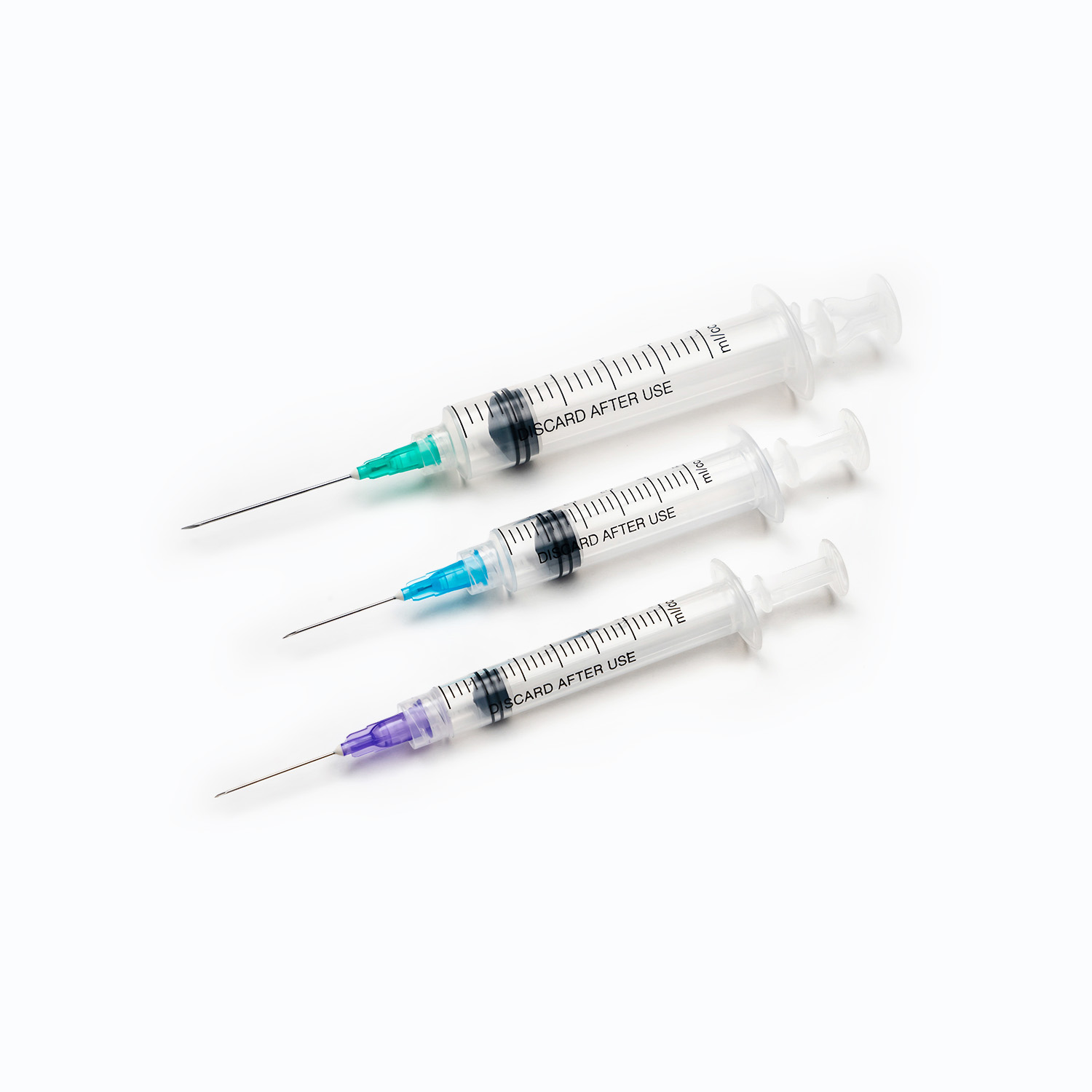
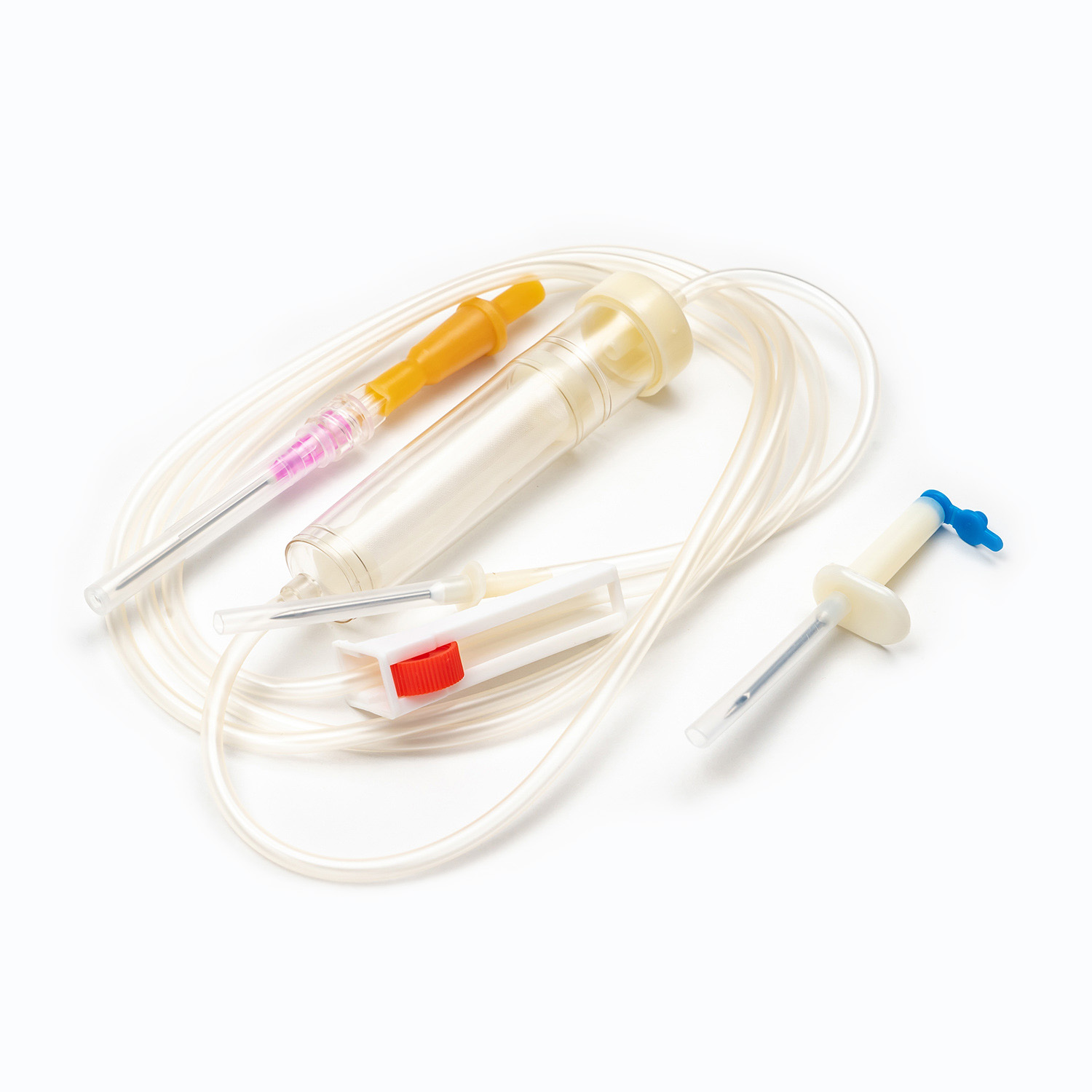
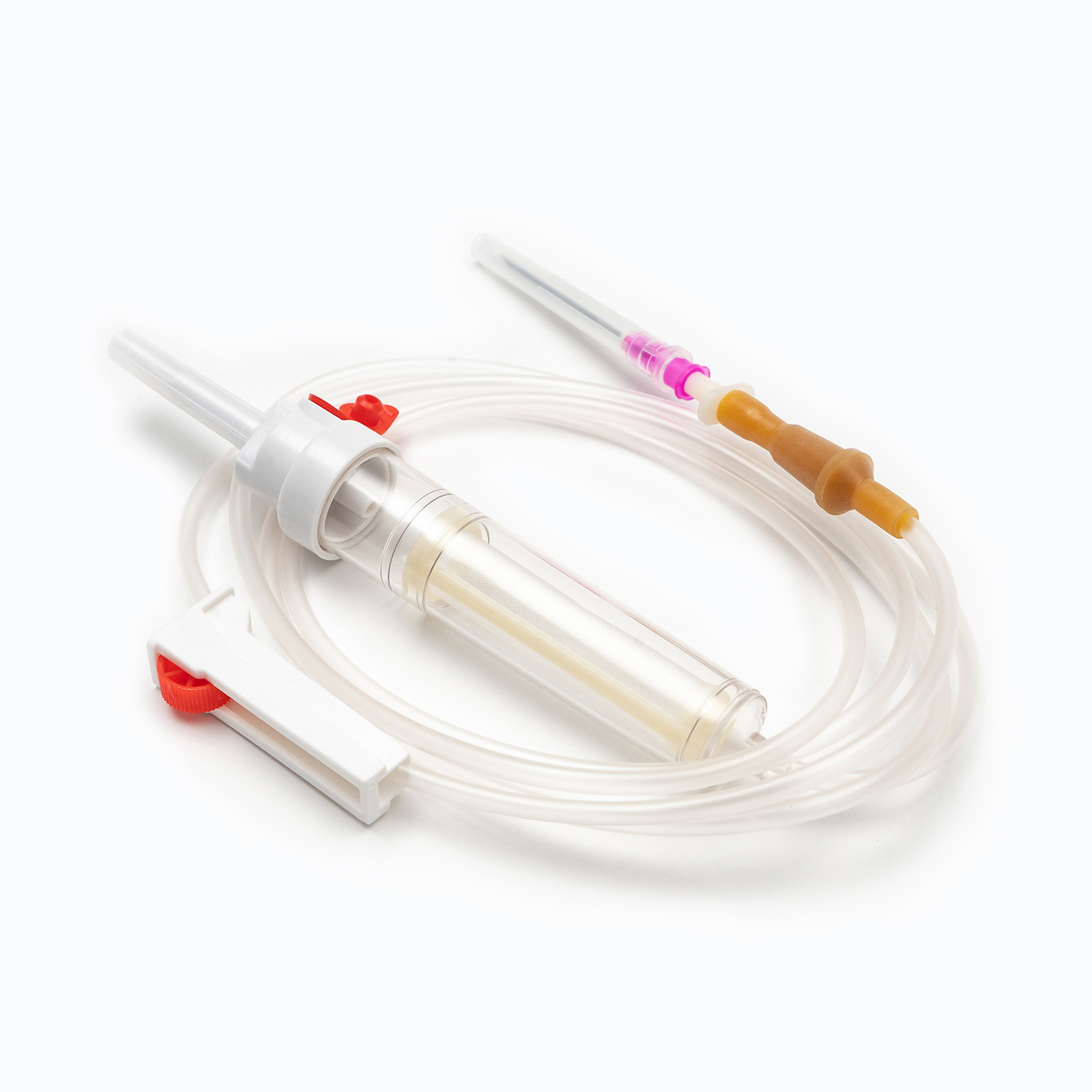
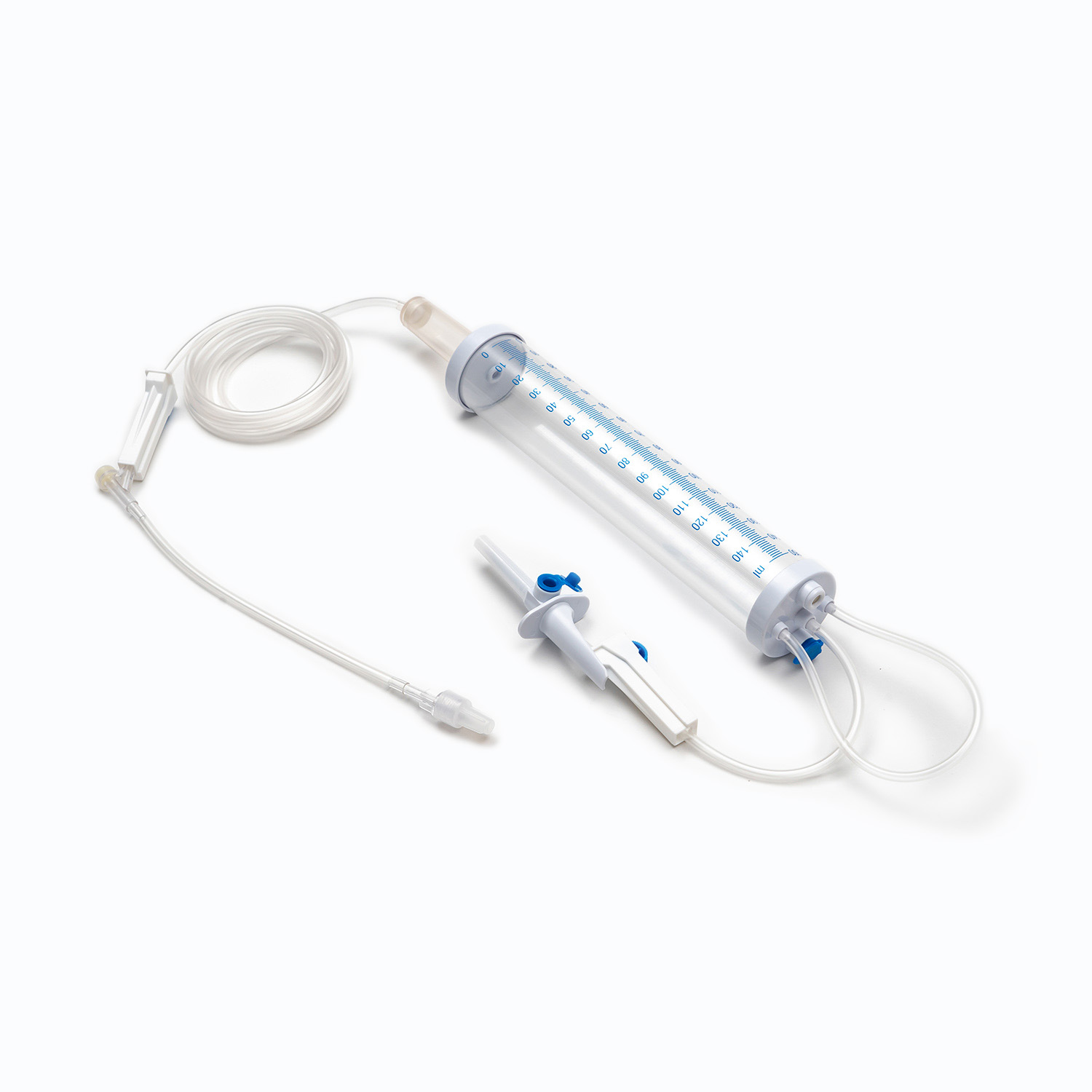
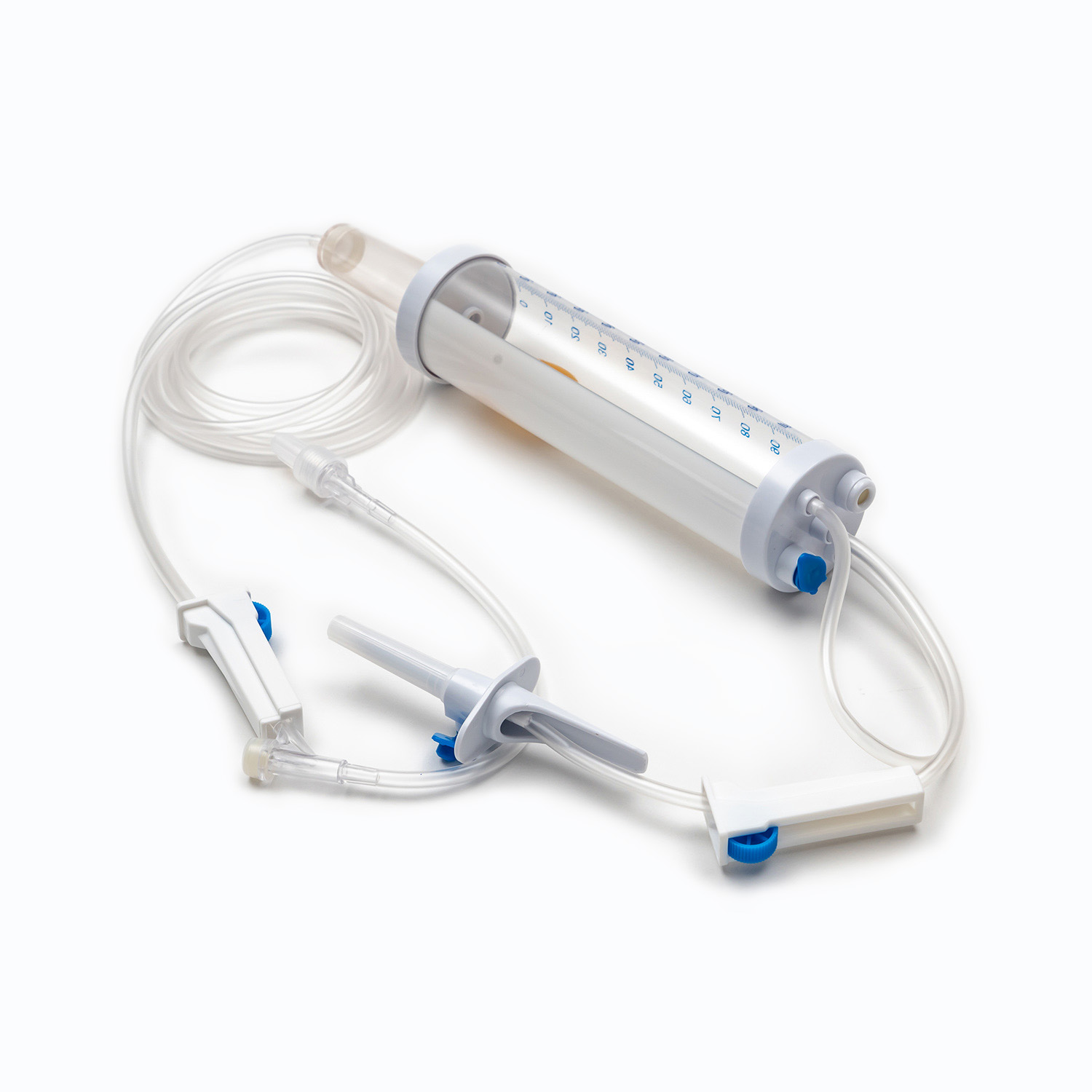
یک مجموعه استاندارد انتقال خون ، هرچند به ظاهر ساده ، شگفتی از مهندسی پزشکی است که برای دقت و ایمنی بیمار طراحی شده است. هر مؤلفه نقش مهمی در اطمینان از تحویل مؤثر و استریل محصولات خونی دارد.
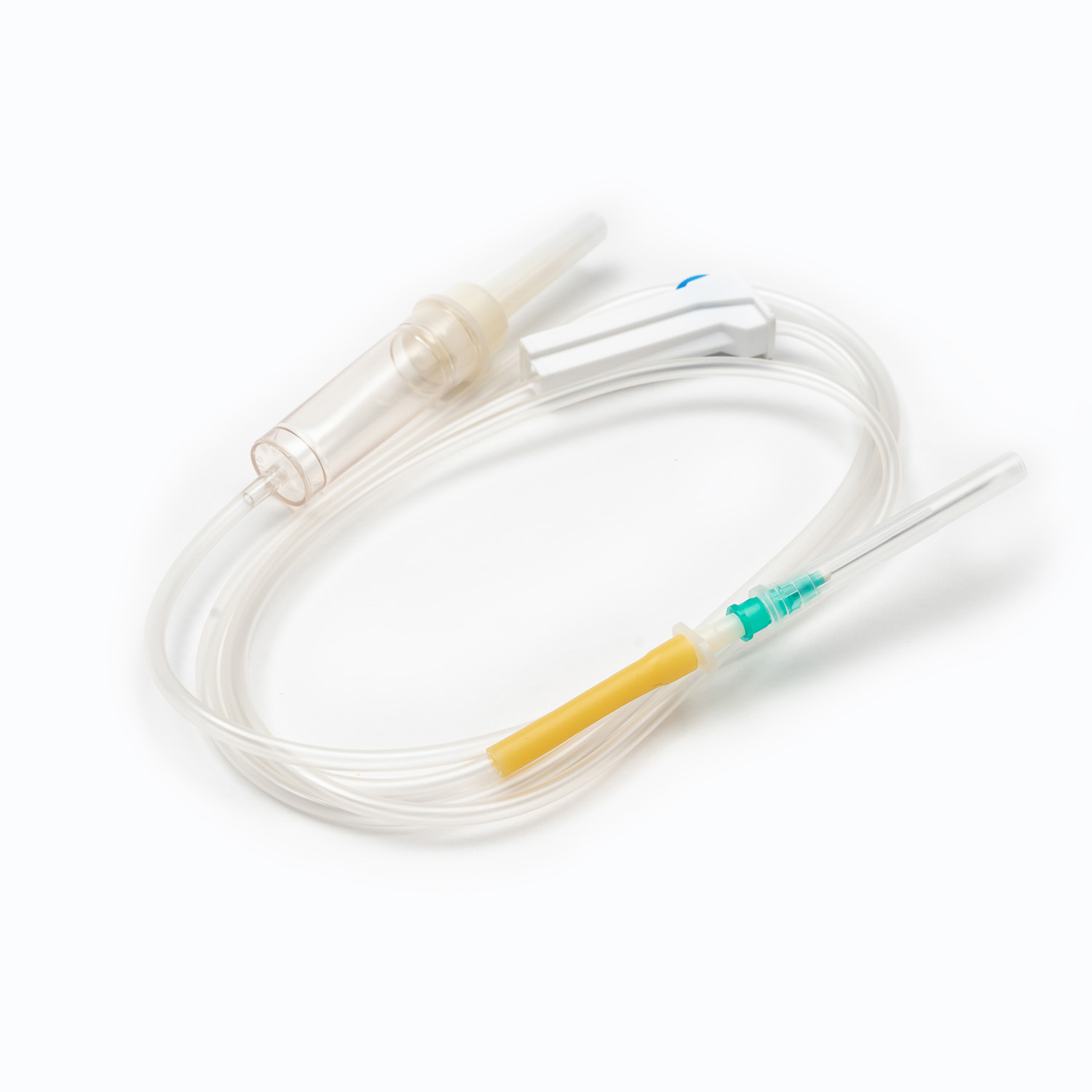
دستگاه سنبله/سوراخ کردن
در سنبله یا دستگاه سوراخ کردن ، مؤلفه پلاستیکی سفت و تیز و تیز در بالای مجموعه انتقال خون است. عملکرد اصلی آن نفوذ ایمن و به طور ایمن در بندر کیسه خون است. طراحی شده برای تناسب Snug ، از نشت جلوگیری می کند و یک سیستم بسته را حفظ می کند ، که برای جلوگیری از آلودگی محصول خون بسیار مهم است.
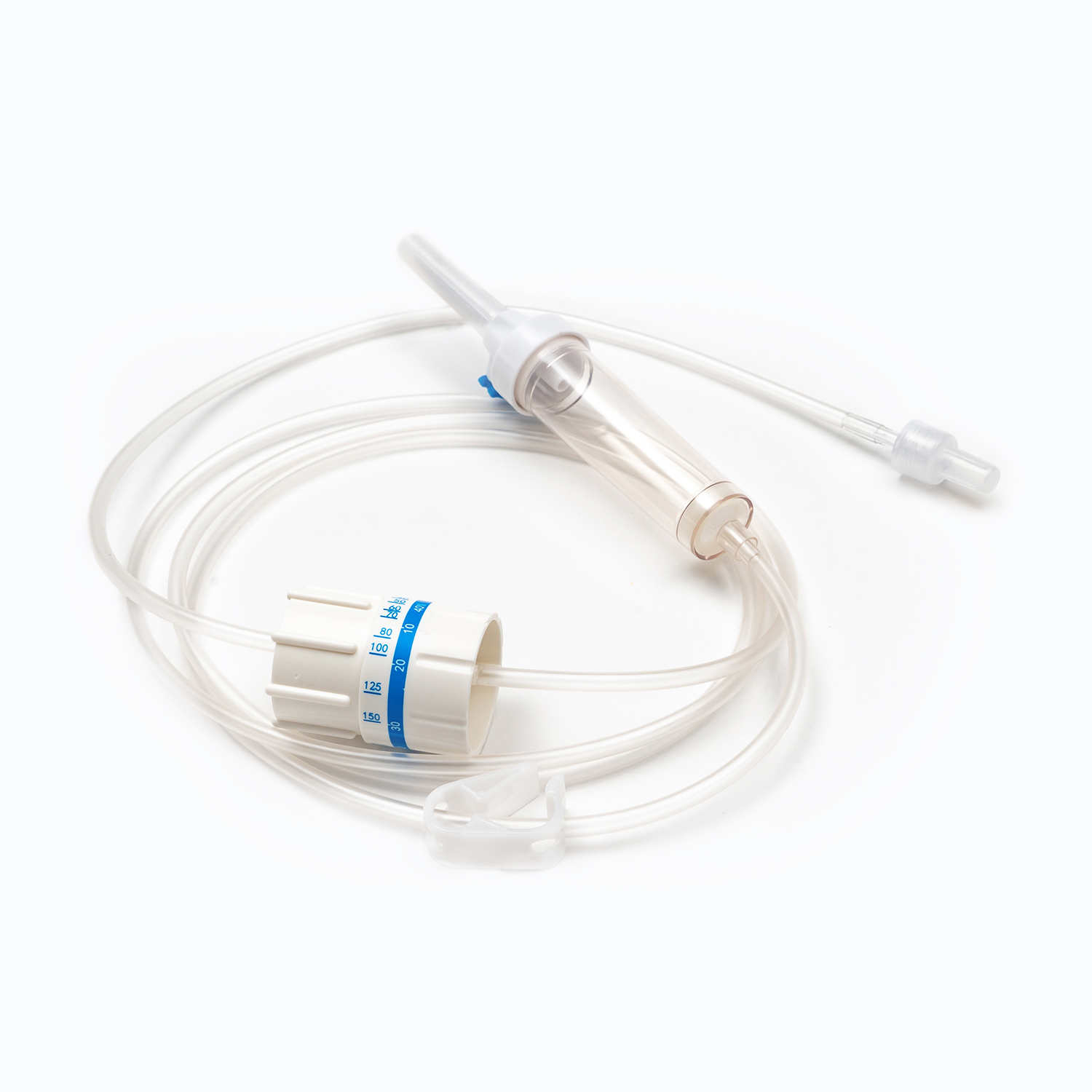
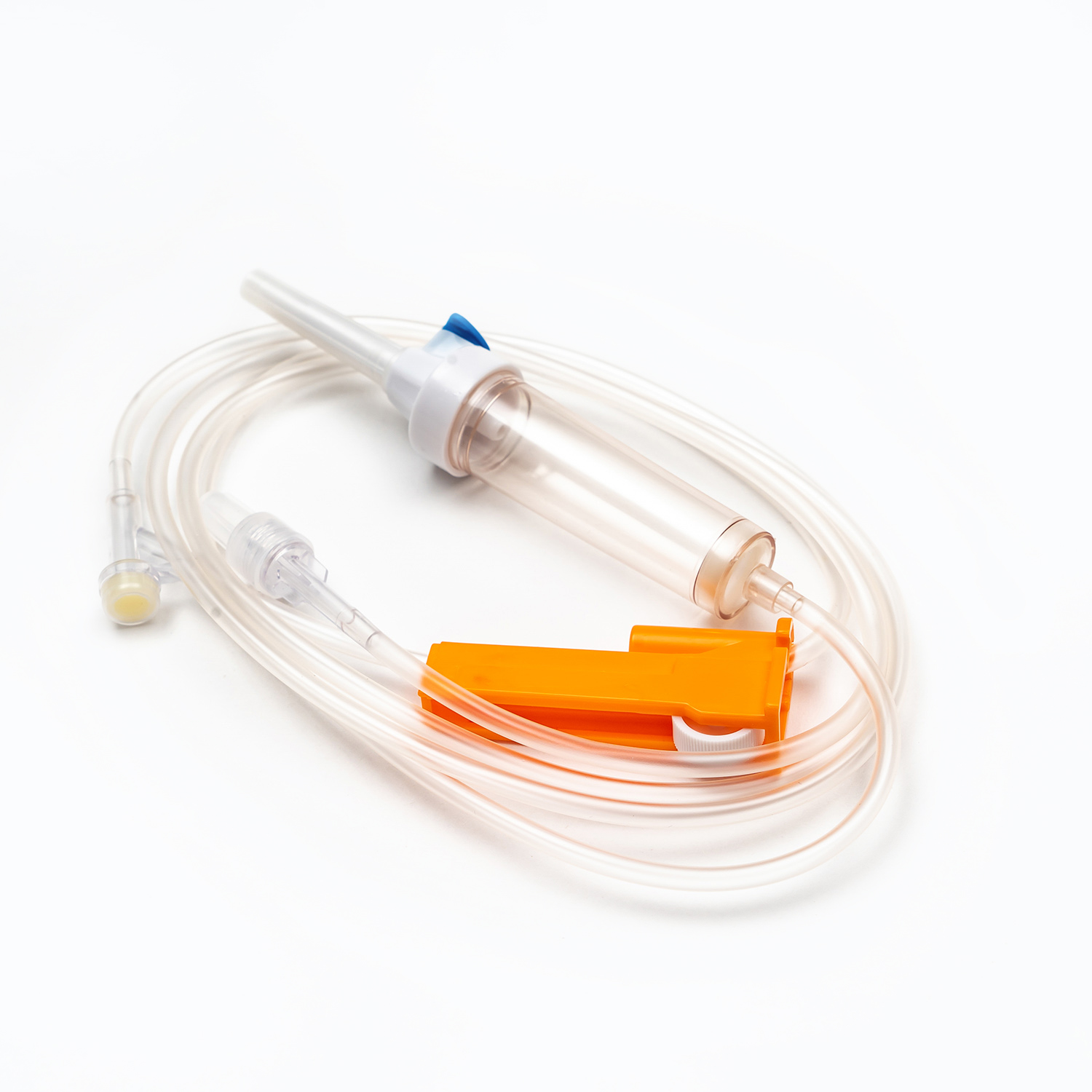
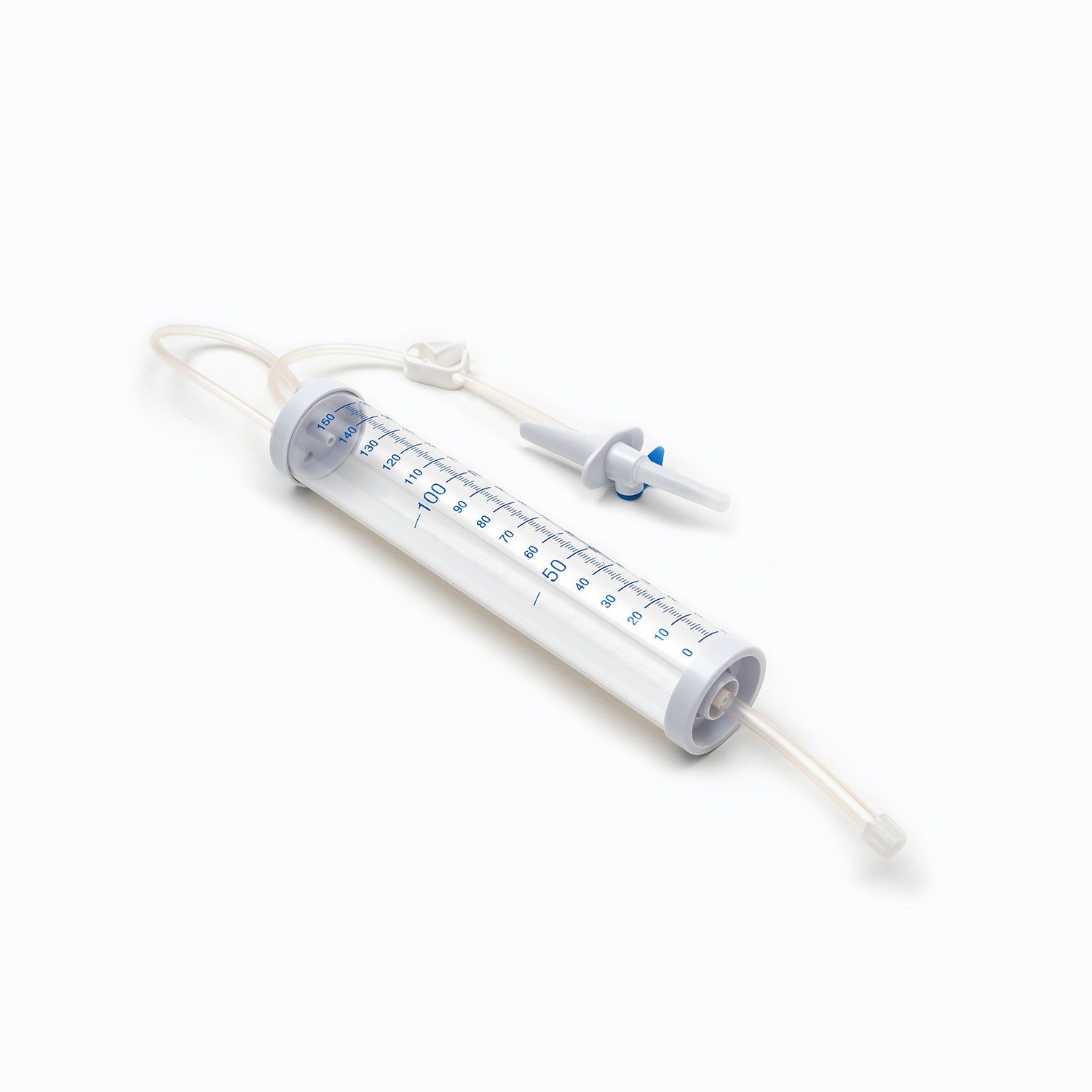
چکه کردن
واقع در زیر سنبله ، چکه کردن یک لامپ شفاف و انعطاف پذیر است. این مؤلفه چندین هدف مهم را ارائه می دهد:
-
تجسم جریان: این امر به متخصصان مراقبت های بهداشتی اجازه می دهد تا از نظر بصری جریان خون را رصد کنند و میزان سقوط را در آن مشاهده کنند و این به محاسبه و حفظ سرعت صحیح تزریق کمک می کند.
-
تله هوا: این محفظه به عنوان یک مخزن موقت عمل می کند و هر حباب هوای کوچکی را که ممکن است از کیسه خون وارد شود ، به دام می اندازد و از رسیدن آنها به بیمار جلوگیری می کند.
-
فیلتر: از نظر مهم ، الف فیلتر کردن در پایین محفظه قطره یا دقیقاً در زیر آن ادغام شده است. این فیلتر به طور معمول a است فیلتر ماکروپور با اندازه منافذ از 170 تا 200 میکرون بشر نقش اساسی آن از بین بردن هرگونه لخته ناخالص ، رشته های فیبرین یا مصالح سلولی است که ممکن است در خون ذخیره شده تشکیل شده باشد. این مانع از ورود این ذرات به گردش بیمار می شود ، جایی که به طور بالقوه می توانند باعث ایجاد میکرومبولی یا عوارض ریوی شوند.
-
Macrodrip در مقابل MicroDrip: طراحی محفظه قطره همچنین می تواند فاکتور افت را دیکته کند و بین مجموعه های ماکروودریپ و میکروودریپ تمایز قائل شود:
-
مجموعه های Macrodrip قطره های بزرگتر (به عنوان مثال ، 10 یا 15 قطره در میلی لیتر) را تحویل دهید و در هنگام دلخواه یک تزریق نسبتاً سریع برای بیشتر انتقال بزرگسالان استفاده می شود.
-
مجموعه های MicroDrip قطره های بسیار کوچکتر (به عنوان مثال ، 60 قطره در میلی لیتر) تولید می کنند و به طور معمول برای بیماران کودکان ، نوزادان یا موقعیت هایی که میزان تزریق بسیار دقیق و آهسته مورد نیاز است ، محفوظ است.
-
-
لوله
گسترش از محفظه قطره ای طول است لوله انعطاف پذیر و شفاف بشر این لوله های درجه پزشکی به گونه ای طراحی شده است که مقاوم در برابر لگد باشد و از یک مسیر جریان مداوم و بدون مانع برای خون اطمینان حاصل کند. شفافیت آن امکان بازرسی بصری از جریان خون و تشخیص هرگونه حباب هوا یا لخته های موجود در خط را فراهم می کند.
گیره غلتکی یا گیره اسلاید
در طول لوله ، یک گیره غلتکی یا گیره اسلاید بشر این مکانیسم ها برای کنترل سرعت جریان خون ضروری است.
-
بوها گیره غلتکی با چرخاندن یک چرخ کوچک در امتداد لوله ، تنظیم دقیق سرعت جریان را فراهم می کند تا به تدریج آن را فشرده کند.
-
بوها گیره اسلاید یک عملکرد روشن/خاموش یا تعداد محدودی از نرخ جریان ثابت را ارائه می دهد. هر دو نوع کنترل فوری را برای شروع ، متوقف کردن یا تنظیم سرعت انتقال در صورت لزوم فراهم می کنند.
سایت y- تزریق/درگاه دسترسی
بسیاری از مجموعه های انتقال خون شامل a سایت تزریق y یا بندر دسترسی بشر این بندر ، که اغلب از لاستیک خودکشی ساخته شده است ، امکان تجویز متناوب یا مداوم مایعات سازگار دیگر ، مانند نمک طبیعی یا داروها را فراهم می کند ، بدون اینکه خط اصلی را از بیمار جدا کند. این امر به ویژه برای شستشوی خط قبل یا بعد از انتقال مفید است.
اتصال Luer Lock/اتصال بدون سوزن
در انتهای دیستال لوله کانکتور قفل یا کانکتور بدون سوزن .
-
A کانکتور قفل دلبستگی ایمن و موضوعی را به مجموعه کاتتر داخل وریدی (IV) بیمار یا مجموعه پسوند ارائه می دهد و از قطع تصادفی جلوگیری می کند.
-
اتصالات بدون سوزن به طور فزاینده ای متداول هستند ، به منظور کاهش خطر صدمات سوزن سوزن برای کارگران مراقبت های بهداشتی ضمن حفظ یک سیستم بسته و استریل برای اتصال به دسترسی IV.
دریچه هوا (اختیاری اما مشترک)
در حالی که همیشه در هر مجموعه وجود ندارد ، دریچه هوایی یک کوچک است که معمولاً فیلتر می شود ، که اغلب در مجموعه هایی که برای استفاده با ظروف سفت و سخت (مانند بطری های شیشه ای ، هرچند که اکنون برای خون کمتر است) یافت می شود) یا هنگامی که جریان گرانش ممکن است خلاء ایجاد کند. هدف آن این است که اجازه دهد هوا به عنوان خروجی مایعات وارد ظرف شود و از تشکیل خلاء جلوگیری کند و از جریان مداوم و بدون فشار خون اطمینان حاصل کند. برای کیسه های خونی انعطاف پذیر ، با سقوط کیسه به هنگام خالی شدن کیسه به طور معمول مورد نیاز نیست.
سوزن (اگر سیستم بدون سوزن نباشد)
اگر مجموعه مجهز به کانکتور بدون سوزن نباشد ، در یک خاتمه می یابد سوزن (یا پورت برای اتصال یکی). در سنج (اندازه) سوزن انتخاب شده برای وریدی بسیار مهم است. برای انتقال خون ، یک سوزن سنج بزرگتر (به عنوان مثال ، 18 گرم یا 20 گرم برای بزرگسالان) به طور کلی ترجیح داده می شود که استرس برشی را بر روی گلبولهای قرمز در هنگام تزریق به حداقل برساند ، که می تواند منجر به همولیز شود و سرعت جریان سریعتر را تسهیل کند.
iii انواع مجموعه های انتقال خون (فراتر از استاندارد)
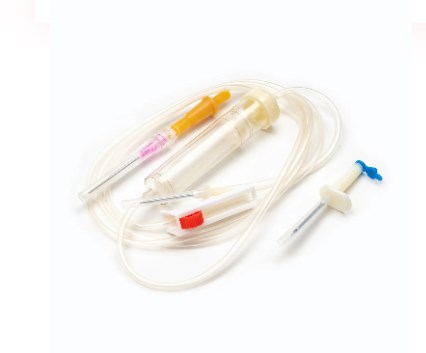
در حالی که مجموعه استاندارد انتقال خون به اکثر نیازهای انتقال خون کمک می کند ، موقعیت های بالینی تخصصی و در حال تحول در اقدامات پزشکی منجر به ایجاد چندین نوع مجموعه پیشرفته شده است. این تغییرات شامل ویژگی ها یا اصلاحات اضافی برای تقویت ایمنی ، کارآیی یا تهیه جمعیت و شرایط خاص بیمار است.
مجموعه های انتقال خون کودکان
مجموعه های انتقال خون کودکان به طور خاص برای پاسخگویی به نیازهای منحصر به فرد نوزادان ، کودکان و نوزادان طراحی شده اند. مهمترین تفاوت در آنها نهفته است محفظه میکروودریپ ، که حجم قطره ای بسیار کوچکتر (به طور معمول 60 قطره در میلی لیتر) را در مقایسه با مجموعه های ماکروودریپ استفاده شده برای بزرگسالان ارائه می دهد. این دقت برای تجویز حجم های کوچک و با دقت تیتراژ خون برای جلوگیری از اضافه بار مایعات بسیار مهم است ، که خطر قابل توجهی در این جمعیت آسیب پذیر است. علاوه بر این ، این مجموعه ها اغلب از آن برخوردار هستند فیلترهای اولیه کوچکتر یا به گونه ای طراحی شده است که با حجم های کوچکتر و کنترل شده تر مورد استفاده قرار می گیرد و منعکس کننده حجم خون پایین و میزان انتقال خون آهسته تر در مراقبت از کودکان است.
فیلترهای کاهش لکوسیت (فیلترهای Lukیاeduction)
فیلترهای کاهش لکوسیت ، که اغلب به عنوان فیلترهای لکدوراد یا مجموعه های لوکورسازی گفته می شود ، پیشرفت مهمی در داروهای انتقال خون است.
-
هدف: هدف اصلی این فیلترها این است که گلبولهای سفید (لکوسیت ها) را بردارید از محصولات خونی حتی اگر یک فیلتر استاندارد سنگدانه های بزرگتر را از بین ببرد ، اکثر لکوسیت ها را از بین نمی برد. لکوسیت های موجود در خون منتقل شده ، حتی در تعداد کمی ، می توانند چندین اثر جانبی را واسطه کنند.
-
مزایا: حذف لکوسیت ها مزایای بالینی قابل توجهی از جمله:
-
جلوگیری از واکنش های انتقال خون غیر همولیتیک تب (FNHTR): این واکنشهای متداول انتقال خون ناشی از سیتوکین های آزاد شده از لکوسیت های اهدا کننده یا آنتی بادی های گیرنده واکنش به آنتی ژن های لکوسیت اهدا کننده است. لکدو ، بروز آنها را به میزان قابل توجهی کاهش می دهد.
-
کاهش خطر انتقال سیتومگالوویروس (CMV): CMV ویروسی است که می تواند در لکوسیت ها ساکن باشد. برای بیماران ایمنی بدن (به عنوان مثال ، گیرندگان پیوند ، نوزادان نارس) ، خون CMV-SAFE (یا CMV-seronegative یا Leukorexed) برای جلوگیری از عفونت بسیار مهم است.
-
کاهش Alloimmunization HLA: قرار گرفتن در معرض مکرر در برابر آنتی ژن های لکوسیت انسانی (HLA) بر روی گلبول های سفید می تواند منجر به تشکیل آنتی بادی های ضد HLA در گیرنده شود و باعث ایجاد انتقال آینده و پیوند عضو می شود. لکدوراد این خطر را به حداقل می رساند.
-
به طور بالقوه آسیب حاد ریه مربوط به انتقال خون (TRALI) را کاهش می دهد: در حالی که این مکانیسم پیچیده است ، برخی از مطالعات نشان می دهد که لکدو ، ممکن است در کاهش خطر TRALI ، یک واکنش شدید انتقال خون شدید و بالقوه ، نقش داشته باشد.
-
-
انواع: بستر در مقابل پیش ذخیره:
-
لوسدوسی در کنار تختخواب: در این روش ، فیلتر کاهش لکوسیت به طور مستقیم در مجموعه انتقال خون ادغام می شود و در هنگام انتقال خون در بستر بیمار استفاده می شود. این از نظر تاریخی رایج بود.
-
لوکورسازی قبل از ذخیره: این اکنون روش شیوع تر و ترجیحی تر است. خون در مرکز جمع آوری خون لوسیده می شود پیش از ذخیره سازی این روش به طور کلی در از بین بردن لکوسیت ها مؤثرتر است ، به طور بالقوه تجمع سیتوکین ها را در حین ذخیره سازی کاهش می دهد و روش تختخواب را برای ارائه دهندگان مراقبت های بهداشتی ساده می کند. اکثر کشورهای توسعه یافته اکنون سیاست های جهانی پیش از ذخیره سازی جهانی را دارند.
-
مجموعه های گرمتر خون
مجموعه های گرمتر خون در رابطه با دستگاه های گرم شدن خون استفاده می شود تا دمای محصول خون را به دمای نزدیک به دمای بدن افزایش دهد.
-
یکپارچه یا استفاده شده در رابطه: این مجموعه ها یا به طور خاص طراحی شده اند تا در یک دستگاه گرمتر خون قرار بگیرند (که اغلب دارای یک قطعه سیم پیچ از لوله است که از گرمتر عبور می کند) یا به عنوان یک انتقال استاندارد استاندارد بلافاصله در پایین دست از گرمتر خون اختصاصی استفاده می شود.
-
هدف: گرم شدن خون در شرایط مربوط به آن بسیار مهم است انتقال سریع و گسترده (به عنوان مثال ، تروما ، جراحی عمده) یا برای بیماران هیپوترمی بشر تزریق حجم زیادی از خون سرد به سرعت می تواند منجر به هیپوترمی عمیق در بیمار شود ، که می تواند انعقاد خون را تشدید کند ، خطر آریتمی قلبی را افزایش داده و بهبودی را مختل کند. مجموعه های گرمتر خون اطمینان حاصل می کنند که خون تزریق شده به حفظ دمای هسته بدن بیمار کمک می کند.
مجموعه های انتقال خون بالا/سریع
مجموعه های انتقال خون بالا یا سریع برای موقعیت هایی که خواستار تحویل بسیار سریع محصولات خونی هستند ، به طور معمول در موارد تخصصی هستند موقعیت های تروما ، اتاق های عمل یا پروتکل های عظیم انتقال خون .
-
ویژگی های طراحی: این مجموعه ها توسط مشخص می شوند لوله بزرگتر و گاهی اوقات اتاق های قطره ای بزرگتر یا طرح های فیلتر ساده (اگرچه هنوز هم تصفیه لازم را حفظ می کنند) برای به حداکثر رساندن نرخ جریان. آنها غالباً با دستگاههای تزریق فشار برای فشار مکانیکی خون به بیمار با سرعت بسیار بیشتر از گرانش به تنهایی می توانند استفاده شوند.
-
برنامه: طراحی آنها سرعت زایمان را در اولویت قرار می دهد ، که مهم است که بیمار در حال خونریزی شدید و احیاء حجم فوری و احیای ظرفیت حامل اکسیژن باشد ، نجات دهنده زندگی است.
IV مکانیسم عمل و اصول

عمل به ظاهر ساده انتقال خون به ترکیبی از اصول جسمی متکی است که انتقال خون به طور ماهرانه ای برای اطمینان از زایمان ایمن و مؤثر از آن استفاده می کند.
خوراک گرانشی
اساسی ترین اصل حاکم بر جریان خون از طریق یک مجموعه استاندارد انتقال خون است خوراک گرانشی بشر کیسه خون در ارتفاع بیشتر از محل دسترسی داخل وریدی بیمار (به طور معمول در قطب IV) به حالت تعلیق در می آید. این تفاوت در ارتفاع یک گرادیان فشار هیدرواستاتیک ایجاد می کند. مایع (خون) موجود در کیسه ، تحت تأثیر گرانش ، فشار وارد می کند که آن را به سمت پایین لوله و به درون بیمار بیمار می کند ، که فشار کمتری دارد. هرچه اختلاف ارتفاع بیشتر باشد ، فشار هیدرواستاتیک بیشتر می شود و بنابراین سرعت جریان بالقوه سریعتر می شود. این مکانیسم جریان منفعل ساده و قابل اعتماد است و آن را به سنگ بنای مایع داخل وریدی و تجویز خون تبدیل می کند.
تنظیم سرعت جریان
در حالی که گرانش نیروی انگیزه را دقیقاً فراهم می کند. تنظیم سرعت جریان برای اطمینان از تجویز خون با سرعت مناسب برای وضعیت بیمار و نوع تولید خون بسیار مهم است. این آیین نامه در درجه اول از طریق گیره غلتکی or گیره اسلاید روی لوله
-
مکانیسم گیره غلتکی: گیره غلتکی با فشرده سازی لوله انعطاف پذیر کار می کند. با چرخاندن چرخ به سمت بالا یا پایین در امتداد محفظه گیره ، کاربر می تواند به تدریج فشرده سازی را روی لوله افزایش یا کاهش دهد.
-
غلتک بالا (به سمت کیسه خون) به تدریج لومن لوله را باز می کند ، مقاومت را کاهش می دهد و اجازه می دهد تا مایعات بیشتری جریان یابد ، بنابراین سرعت قطره را افزایش می دهد.
-
غلتک را به سمت پایین می چرخاند (به دور از کیسه خون) به تدریج لوله را محدود می کند ، مقاومت را افزایش می دهد و جریان را کند می کند. هنگامی که به طور کامل به پایین چرخید ، لوله را کاملاً مسدود می کند و جریان را به طور کامل متوقف می کند. این فشرده سازی دقیق امکان دستیابی به قطرات مورد نظر در هر دقیقه (GTT/دقیقه) یا میلی لیتر در ساعت (میلی لیتر در ساعت) را به صورت تجویز می کند.
-
اصول تصفیه
تصفیه یک ویژگی ایمنی غیر قابل مذاکره در هر مجموعه انتقال خون است. فیلترهای درون محفظه قطره و فیلترهای تخصصی لکوسیت ها بر اساس اصول مشخص عمل می کنند:
-
تصفیه ماکروپور (استاندارد) (170-200 میکرون): فیلتر اصلی موجود در محفظه قطره در a کار می کند محرومیت مکانیکی اصل ساختار مش مانند آن با اندازه منافذ تعریف شده (170-200 میکرون) از نظر جسمی ذرات بزرگتر را به دام می اندازد. این ذرات در درجه اول عبارتند از:
-
میکرو تجمعات: توده های ریز در حین ذخیره خون ، متشکل از لکوسیت های انحطاطی ، پلاکت ها و فیبرین تشکیل شده است.
-
رشته های فیبرین: الیاف پروتئین نامحلول که می توانند در خون ذخیره شده شکل بگیرند.
-
لخته ها: لخته های خون کوچک که ممکن است در کیسه شکل گرفته باشد. با از بین بردن این آلاینده های ماکروسکوپی ، این فیلتر مانع از ورود آنها به گردش بیمار می شود ، جایی که می تواند باعث ایجاد میکرومبولی ریوی ، آسیب اندام یا فعال کردن پاسخ های التهابی شود.
-
-
فیلتراسیون کاهش لکوسیت (تصفیه میکروپور/زیر میکرون): فیلترهای کاهش لکوسیت (به طور معمول کمتر از 5 میکرون ، که اغلب زیر میکرون) از ترکیب پیچیده تری از اصول برای از بین بردن گلبول های سفید استفاده می کنند ، که بسیار کوچکتر از آنچه که یک فیلتر استاندارد می تواند به دام بیندازد:
-
غربال مکانیکی: محیط فیلتر حاوی منافذ بسیار کوچکی است که از نظر جسمی لکوسیت ها را بر اساس اندازه و تغییر شکل آنها به دام می اندازند.
-
چسبندگی/جذب: این یک مکانیسم مهم است. مواد فیلتر (که اغلب الیاف پلیمری به طور خاص تحت درمان قرار می گیرند) دارای خواص سطح (به عنوان مثال ، بار ، آبگریز) هستند که باعث می شود لکوسیت ها با عبور خون به الیاف فیلتر پایبند باشند. گلبولهای قرمز و اجزای پلاسما ، که کمتر چسبنده هستند ، از آن عبور می کنند.
-
فیلتراسیون عمق: این فیلترها به جای فقط یک غربال مسطح ، اغلب دارای یک ماتریس سه بعدی پر دردسر و سه بعدی هستند که از طریق آن خون جاری می شود ، سطح سطح و زمان تماس را برای گرفتن سلول ها افزایش می دهد.
-
این اصول ترکیبی اطمینان حاصل می کند که خون تحویل داده شده به بیمار نه تنها عاری از ذرات بزرگ است بلکه در مورد محصولات لوسیده شده ، به طور قابل توجهی از گلبول های سفید نیز تخلیه می شود و از این طریق عوارض مختلف مربوط به انتقال خون را کاهش می دهد.
V. ایمنی و بهترین شیوه ها
خطرات ذاتی مرتبط با انتقال خون نیاز به پروتکل های سختگیرانه ایمنی و پیروی از بهترین روشها دارد ، که بسیاری از آنها مستقیماً شامل استفاده صحیح و رسیدگی به خود مجموعه انتقال خون است. اطمینان از ایمنی بیمار مهم است و اصول زیر باعث هدایت ایمن محصولات خونی می شود.
عقیم سازی
هر مجموعه انتقال خون به عنوان یک تولید و تهیه می شود دستگاه استریل و یکبار مصرف بشر این یک الزام غیر قابل مذاکره است. عقیم سازی ، که به طور معمول از طریق روش هایی مانند گاز اتیلن اکسید یا تابش گاما حاصل می شود ، تمام میکروارگانیسم ها را از بین می برد و از ورود باکتریها ، ویروس ها یا قارچ ها در جریان خون بیمار در هنگام انتقال خون جلوگیری می کند. ارائه دهندگان بهداشت و درمان همیشه باید قبل از استفاده ، تمامیت بسته بندی استریل را تأیید کنند و هر مجموعه ای را که به نظر می رسد به خطر بیفتد یا منقضی شود ، دور بیندازند.
تک
تعیین "تک استفاده" بسیار مهم است. مجموعه های انتقال خون برای استفاده یک بار در یک بیمار واحد بشر استفاده مجدد از یک مجموعه ، حتی پس از تلاش برای تمیز کردن یا استریل کردن آن ، به دلیل عدم امکان تضمین استریل کامل و پتانسیل خون باقیمانده یا آلاینده ها ، که می تواند منجر به عفونت های شدید ، آلودگی متقابل یا عوارض جانبی شود ، کاملاً ممنوع است. پس از اتمام انتقال خون یا اگر مجموعه به خطر بیفتد ، باید به درستی به عنوان زباله های بیوژارد دفع شود.
اهمیت اندازه منافذ فیلتر
حضور و خاص اندازه منافذ فیلتر در مجموعه انتقال خون برای ایمنی بیمار اساسی است. همانطور که بحث شد ، فیلتر میکرون استاندارد 170-200 برای از بین بردن لخته های بزرگتر و مصالح موجود در هنگام ذخیره خون بسیار مهم است. استفاده از مجموعه ای بدون فیلتر کافی یا یکی با فیلتر آسیب دیده ، مستقیماً بیمار را در معرض خطر میکرومبولی ریوی و سایر عوارض گردش خون قرار می دهد. برای شرایط بالینی خاص که نیاز به کاهش لکوسیت ها دارند ، اندازه دقیق منافذ زیر میکرون و خصوصیات جذب فیلترهای کاهش لکوسیت ها به همان اندازه مهم هستند تا از واکنش های واسطه ایمنی و انتقال پاتوژن جلوگیری کنند. همیشه تأیید کنید که نوع صحیح فیلتر برای تولید خون در نظر گرفته شده و نیاز بیمار وجود دارد.
پیشگیری از آمبولی هوا
در آمبولیسم هوا - ورود هوا به جریان خون - یک عارضه بالقوه کشنده تزریق داخل وریدی از جمله انتقال خون است. طراحی مجموعه انتقال خون ، همراه با تکنیک مناسب ، در پیشگیری از آن بسیار مهم است.
-
مقدمات مناسب: قبل از اتصال مجموعه به بیمار ، باید با اجازه دادن به محصول خون (یا شور ، در صورت شروع با شستشوی) به طور دقیق "اولیه" شود تا لوله را به طور کامل پر کند و تمام هوا را بیرون بکشد. این شامل معکوس کردن محفظه قطره ای برای پر کردن فیلتر ، به آرامی فشرده کردن محفظه برای پر کردن مناسب آن ، و سپس به آرامی باز کردن گیره را باز می کند تا مایعات در طول کل لوله جریان یابد تا تمام حباب های هوا از انتهای دیستال خارج شوند.
-
اتصالات امن: اطمینان از تمام اتصالات (سنبله به کیسه خون ، قفل لوئر به کاتتر IV) محکم است و ایمن از ورود هوا به سیستم جلوگیری می کند.
-
نظارت بر اتاق قطره ای: عملکرد اتاق قطره به عنوان یک تله هوا نیز اهمیت آن را برجسته می کند. باید به طور مرتب در هنگام انتقال خون کنترل شود.
نظارت برای واکنش
در حالی که مجموعه انتقال خود یک دستگاه تحویل است ، عملکرد مناسب آن برای ایمنی کلی فرآیند انتقال خون است که شامل آن است نظارت هوشیار برای عوارض جانبی بشر هرگونه نقص در مجموعه (به عنوان مثال ، لوله کشی ، انسداد ، هوا در خط) می تواند مانع جریان شود و مشاهده علائم حیاتی یا شروع یک واکنش را به تأخیر بیندازد. متخصصان مراقبت های بهداشتی باید به طور مداوم بیمار را برای علائم واکنشهای انتقال خون (به عنوان مثال ، تب ، لرز ، بثورات ، تنگی نفس ، درد) در طی و بلافاصله پس از انتقال ، مشاهده کنند ، اطمینان حاصل می کنند که این مجموعه ثبت اختراع و عملکردی است تا در صورت بروز واکنش ، مداخله سریع را فراهم کند.
تکنیک های مناسب چیدن
همانطور که در زیر آمبولی هوا ذکر شد ، تکنیک های مناسب چیدن بنیادی هستند این شامل:
-
بسته شدن تمام گیره ها قبل از لکه دار کردن کیسه خون.
-
کیسه خونی را ایمن کنید.
-
فشردن محفظه قطره ای برای پر کردن آن در سطح توصیه شده (معمولاً در نیمه راه).
-
باز کردن گیره غلتکی به آرامی تا اجازه می دهد خون از طریق لوله جریان یابد و تمام هوا را کاملاً از بین ببرد.
-
اطمینان از فیلتر موجود در محفظه قطره ای کاملاً غوطه ور برای جلوگیری از به دام انداختن هوا است. عدم موفقیت به درستی هوا را معرفی می کند و می تواند به آسیب جدی بیمار منجر شود.
سازگاری با اجزای مختلف خون
سرانجام ، درک این موارد ضروری است سازگاری مجموعه انتقال با اجزای مختلف خون بشر مجموعه های استاندارد انتقال خون برای استفاده با تمام اجزای اصلی خون طراحی شده اند:
-
گلبولهای قرمز بسته بندی شده (PRBCS): متداول ترین مؤلفه منتقل شده ، به راحتی از طریق مجموعه های استاندارد جریان می یابد.
-
پلاسما یخ زده تازه (FFP): پس از ذوب شدن ، پلاسما از طریق مجموعه های استاندارد به خوبی منتقل می شود.
-
پلاکت ها: در حالی که پلاکت ها ظریف هستند ، مجموعه های استاندارد با فیلترهای میکرون 170-200 به طور کلی مناسب هستند. برخی از محصولات پلاکت ممکن است از فیلترهای پلاکت خاص بهره مند شوند ، اما این در کنار تختخواب کمتر است.
-
cryoprecipitate: این مؤلفه همچنین از طریق مجموعه های استاندارد جریان می یابد.
با این حال ، مؤلفه های خاص یا موقعیت های بالینی ممکن است مجموعه های تخصصی ذکر شده قبلاً را تضمین کند (به عنوان مثال ، محصولات لوسیده شده که نیاز به فیلترهای لوکورسازی دارند ، یا تزریق سریع که به مجموعه های بالا نیاز دارند). از نظر انتقادی ، هیچ دارویی یا محلول دیگری غیر از نمک طبیعی (0.9 ٪ NaCl) باید از طریق همان خط خون تزریق شود ، مگر اینکه به طور خاص تصویب شود و نشان داده شود که سازگار باشد ، به عنوان بسیاری از داروها و محلول ها (به عنوان مثال ، محلول های دکستروز ، لاکتات رینگر) می تواند باعث همولیز یا لخته شدن محصول خون در لوله شود.
vi عوارض مربوط به مجموعه های انتقال خون (به طور غیر مستقیم)
در حالی که مجموعه های انتقال خون مدرن با ایمنی به عنوان اولویت طراحی شده اند ، استفاده نادرست ، نقص تولید یا محدودیت های ذاتی آنها به طور غیرمستقیم می تواند منجر به عوارض مختلف شود. این مسائل اغلب با توجه دقیق به جزئیات و پیروی از پروتکل های مستقر قابل پیشگیری هستند.
انسداد/لخته شدن در مجموعه
یکی از شایع ترین عوارض موجود در مجموعه های انتقال خون ، این است انسداد یا لخته شدن در داخل لوله یا فیلتر بشر این ممکن است به دلیل چندین عامل رخ دهد:
-
میزان تزریق آهسته: اگر خون خیلی آهسته تزریق شود ، به خصوص گلبولهای قرمز بسته بندی شده که چسبناک تر هستند ، می تواند زمان زیادی را در لوله بگذارد و شروع به انعقاد کند.
-
آغازگر ناکافی: حباب های هوای باقیمانده یا گرگرفتگی کافی می توانند مناطقی را ایجاد کنند که جریان خون راکد یا آشفته باشد و باعث تشکیل لخته می شود.
-
گرگرفتگی نادرست: عدم شستشوی خط با نمک طبیعی قبل و بعد از روشهای خاص (به عنوان مثال ، تجویز دارو از طریق سایت Y) می تواند منجر به لخته شدن خون باقیمانده شود.
-
مخلوط کردن راه حل های ناسازگار: تزریق محلول ها یا داروهای ناسازگار (به عنوان مثال ، محلول های دکستروز ، لاکتات رینگر) از طریق خط خون می تواند باعث تجمع گلبولهای قرمز یا همولیز شود و منجر به لخته شدن فیلتر یا لوله شود.
-
اضافه بار فیلتر: در موارد نادر از محصولات خونی بسیار لخته شده یا جمع شده (که باید در حالت ایده آل تشخیص داده شود و از بین نرود) ، فیلتر می تواند غرق و کاملاً مسدود شود.
-
لوله های لگد: لگد های فیزیکی در لوله می توانند مانع جریان شوند و باعث می شوند خون راکد و لخته شدن در برابر انسداد باشد.
یک مجموعه مسدود شده منجر به قطع جریان خون ، تأخیر در انتقال بحرانی و نیاز به قطع مجموعه و جایگزینی فعلی با یک مورد جدید می شود و محصول خون ارزشمند را هدر می دهد.
خطر عفونت (اگر به صورت آسپیرانه انجام نشود)
اگرچه مجموعه انتقال خون استریل تهیه می شود و برای یکبار مصرف طراحی شده است ، اما ذاتی وجود دارد خطر عفونت در صورت عدم استفاده از آن به صورت واژگونی بشر در حالی که مجموعه خود استریل است ، آلودگی می تواند در مراحل مختلف رخ دهد:
-
بسته بندی به خطر افتاده: اگر بسته بندی استریل پاره شده ، مرطوب یا در غیر این صورت آسیب دیده باشد ، استریلیت مجموعه را نمی توان تضمین کرد و باید دور شود.
-
تکنیک نامناسب آسپتیک: در حین تنظیم ، چیدن کیسه خون ، چیدن برگه لوله ، اتصال به سوند IV یا دسترسی به سایت Y ، نقض در تکنیک آسپتیک می تواند میکروارگانیسم ها را معرفی کند. لمس کردن قسمت های استریل مجموعه یا اجازه تماس با آنها برای تماس با سطوح غیر استریل ، به طور مستقیم پاتوژن ها را معرفی می کند.
-
طولانی مدت ساکن: در حالی که به طور مستقیم یک مسئله مشخص نیست ، استفاده طولانی مدت از یک مجموعه واحد فراتر از دستورالعمل های توصیه شده (به عنوان مثال ، به طور کلی بیش از 4 ساعت برای خون نیست ، یا بعد از 2-4 واحد PRBC ، بسته به سیاست موسسه) در صورت بروز هرگونه آلودگی ، خطر رشد باکتریها را در مسیر سیال افزایش می دهد.
-
دسترسی به سایت y آلوده: قبل از دسترسی به آن ، می تواند فلور پوستی یا باکتری های محیطی را به خط وارد کند.
چنین نقض هایی می تواند منجر به عفونت های جریان خون مرتبط با کاتتر (CRBSIS) یا ، به شدت شدیدتر ، آلودگی باکتریایی خود خون تزریق شده ، منجر به واکنش های انتقال خون سپتیک شود که می تواند تهدید کننده زندگی باشد.
آمبولیسم هوا
همانطور که در بخش ایمنی برجسته شد ، آمبولیسم هوا همچنان یک عارضه بالقوه جدی است که به طور مستقیم با استفاده مناسب از مجموعه انتقال خون مرتبط است.
-
چیدن برگ رسیده ناقص: شایع ترین علت عدم پاک کردن کامل هوا از لوله قبل از اتصال آن به بیمار است. حباب های کوچک ، در صورت عدم حذف ، می توانند در حجم بیشتری از هوا جمع شوند.
-
لوله قطع شده: قطع تصادفی از انتقال مجدد از سوند IV در حالی که خط IV ثبت اختراع است و بازوی بیمار می تواند اجازه دهد هوا به داخل رگ وارد شود ، به خصوص اگر فشار داخل رحمی منفی (به عنوان مثال ، در حین الهام) وجود داشته باشد.
-
کیسه خون خالی: اجرای کیسه خون کاملاً خشک و بدون بستن خط می تواند هوا را از کیسه خالی وارد لوله کند.
-
اتصالات معیوب: اتصالات قفل لوئر یا ترک های موجود در لوله ، هرچند نادر است ، اما به طور بالقوه می تواند اجازه ورود هوا را بدهد.
شدت آمبولی هوا به حجم هوا و سرعت ورود بستگی دارد. مقادیر کمی ممکن است بدون علامت باشد ، اما حجم بزرگتر می تواند منجر به تنگی ناگهانی نفس ، درد قفسه سینه ، سیانوز ، فشار خون و حتی ایست قلبی با تشکیل قفل هوا در بطن راست ، مانع جریان خون ریوی شود. مشاهده هوشیار ، اتصالات ایمن و چیدن برگشتی دقیق برای جلوگیری از این امر ضروری است.
vii نوآوری ها و روندهای آینده
زمینه پزشکی انتقال خون به طور مداوم در حال تحول است ، که ناشی از تمایل به تقویت ایمنی بیمار ، بهینه سازی استفاده از تولید خون و بهبود کارآیی است. در حالی که طراحی اصلی مجموعه های انتقال خون برای ده ها سال تا حد زیادی سازگار است ، نوآوری های قابل توجهی در حال ظهور است و روندهای آینده به سمت سیستم های فزاینده هوشمند ، یکپارچه و بیمار محور نشان می دهد.
سیستم های هوشمند یکپارچه
مهمترین روند توسعه و ادغام است سیستم های هوشمند این امر اتوماسیون ، ضبط داده ها و نظارت بر زمان واقعی را مستقیماً به نقطه مراقبت می رساند. این سیستم ها اغلب شامل:
-
فناوری بارکد و RFID: ادغام بارکد 2D در مچ دست بیمار ، کیسه های خون و مجموعه های انتقال خون ، همراه با برچسب های شناسایی فرکانس رادیویی (RFID) ، امکان تأیید خودکار در چندین پاسگاه را فراهم می کند. اسکنرهای دستی یا خوانندگان RFID می توانند "بیمار راست ، محصول خون راست" را در کنار تختخواب تأیید کنند ، و به طور قابل توجهی خطای انسانی را در شناسایی بیمار و تطبیق متقابل کاهش می دهد. این همچنین ردیابی یکپارچه محصول خون را از اهدای عضو به انتقال خون می کند و قابلیت ردیابی برای هموایی را افزایش می دهد.
-
تأیید خودکار و مستندات: سیستم های هوشمند می توانند پزشکان را به صورت الکترونیکی از طریق پروتکل های انتقال خون ، سریعاً برای بررسی علائم حیاتی راهنمایی کنند و به طور خودکار در هر مرحله از فرآیند انتقال خون مستند شوند. این باعث کاهش خطاهای نمودار دستی می شود ، پیروی از سیاست های بیمارستان را تضمین می کند و یک رکورد الکترونیکی جامع برای حسابرسی و بهبود کیفیت فراهم می کند.
-
نظارت بر زمان واقعی: مجموعه های آینده ممکن است دارای سنسورهای میکرو باشد که به طور مداوم سرعت جریان خون را کنترل می کنند ، حباب های هوا را تشخیص می دهند یا حتی تغییرات ظریف در خصوصیات خون (به عنوان مثال ، تغییرات دما نشانگر یک واکنش). این داده ها می توانند به صورت بی سیم به سوابق الکترونیکی بهداشت (EHR) منتقل شوند و به ارائه دهندگان مراقبت های بهداشتی هشدار دهند که بلافاصله به مسائل احتمالی.
فناوری فیلتراسیون بهبود یافته
در حالی که فیلترهای کاهش لکوسیت پیشرفت عمده ای بوده اند ، تحقیقات همچنان به اصلاح فن آوری های تصفیه ادامه می دهد:
-
کاهش لکوسیت پیشرفته: پیشرفت های بیشتر در مواد فیلتر و طراحی منافذ هدف از بین بردن لکوسیت های حتی کارآمدتر و سازگار ، به طور بالقوه کاهش واسطه های التهابی باقیمانده و به حداقل رساندن خطرات FNHTR و سایر عوارض با واسطه ایمنی است.
-
فیلترهای کاهش پاتوژن: فراتر از لکوسیت ها ، تحقیقات مداوم فیلترهایی را که قادر به از بین بردن یا غیرفعال کردن طیف گسترده تری از پاتوژن ها (باکتری ها ، ویروس ها ، انگل ها) به طور مستقیم در بستر هستند ، بررسی می کند. در حالی که فن آوری های غیرفعال سازی پاتوژن به طور معمول انجام می شود پیش از ذخیره سازی در مراکز خون ، یک راه حل فیلتراسیون در کنار تختخواب می تواند یک لایه ایمنی اضافی ، به ویژه برای تهدیدهای عفونی در حال ظهور ، ارائه دهد.
-
فیلترهای جهانی: توسعه فیلترهای متنوع تر که می تواند به طور موثری طیف وسیع تری از اجزای ناخواسته را از بین ببرد (به عنوان مثال ، میکروگراتها ، پلاکت های فعال شده ، سیتوکین های التهابی خاص) ضمن حفظ یکپارچگی و عملکرد سلولهای منتقل شده ، منطقه ای از تحقیقات فعال است.
ویژگی های ایمنی پیشرفته
فراتر از ادغام سیستم هوشمند ، پیشرفتهای فیزیکی به مجموعه ها به طور مداوم در حال توسعه هستند:
-
طرح های ضد کینک و ضد انکسیون: مواد و طرح های جدید لوله کشی که حتی در برابر لگد زدن یا فروپاشی مقاوم تر هستند و از جریان بی وقفه اطمینان حاصل می شوند ، مورد بررسی قرار می گیرند. برخی از مفاهیم شامل سنسورهای جریان یکپارچه هستند که در صورت تشخیص انسداد زنگ هشدار می دهند.
-
اتصالات پیشرفته بدون سوزن: ادامه نوآوری در بنادر دسترسی بدون سوزن بر روی به حداقل رساندن فضای مرده ، جلوگیری از ورود باکتریها و بهبود سهولت استفاده برای متخصصان مراقبت های بهداشتی متمرکز است.
-
نمونه گیری خون سیستم بسته: سیستم هایی که امکان نمونه گیری خون را مستقیماً از خط انتقال خون بدون قرار دادن سیستم در محیط خارجی فراهم می کنند ، بیشتر خطر آلودگی و هدر رفتن خون را کاهش می دهد.
-
عناصر گرم شدن یکپارچه: در حالی که گرم کننده های خون جداگانه متداول هستند ، طرح های آینده ممکن است عناصر گرمایشی جمع و جور ، یکبار مصرف یا حتی یکپارچه تر را در مجموعه انتقال خون مشاهده کنند ، به ویژه برای انتقال سریع در تنظیمات اضطراری مفید هستند.
طرح های جمع و جور و کاربر پسند تر
فشار برای بهره وری بیشتر و سهولت استفاده در محیط های بالینی شلوغ منجر به:
-
مینیاتوریزاسیون: تلاش برای ایجاد ترانسفوزیون ، به ویژه برای استفاده در میدانی (به عنوان مثال ، پزشکی نظامی ، خدمات فوریت های پزشکی) ، فشرده تر ، سبک تر و آسان تر انجام می شود.
-
مکانیسم های اولیه اولیه: طرح هایی که روند اولیه را ساده یا خودکار می کنند ، احتمال آمبولی هوا و بهبود گردش کار را کاهش می دهد.
-
پیشرفت های ارگونومیک: پیشرفت در طراحی گیره ها ، سنبله ها و اتصالات برای ایجاد بصری تر و کمتر مستعد به خطای کاربر ، در نتیجه تجربه کلی کاربر برای ارائه دهندگان مراقبت های بهداشتی را افزایش می دهد.
این نوآوری ها آینده ای را برجسته می کند که مجموعه های انتقال خون فقط مجرا نیستند بلکه شرکت کنندگان فعال در اطمینان از بالاترین سطح ایمنی ، دقت و کارآیی در مراقبت از بیمار هستند.
viii پایان
در مجموعه انتقال خون ، که اغلب به عنوان یک قطعه ساده از لوله های پلاستیکی درک می شود ، در واقع یک وسیله پزشکی پیشرفته و ضروری است. از ابتدای کار و بد اخلاق آن قرن ها پیش گرفته تا سیستم های بسیار مهندسی ، استریل و غالباً "هوشمند" امروزه ، تکامل آن پیشرفت های خود را در خود پزشکی انتقال خون نشان می دهد.
این دستگاه یک هدف مفرد و پایدار است: انتقال ایمن و کارآمد اجزای خون و خون از اهدا کننده به گیرنده. هر مؤلفه ، از سنبله وت چکه کردن با حیاتی فیلتر کردن ، به لوله وت گیره ، با دقت طراحی شده است تا از جریان کنترل شده و جلوگیری از عبور ذرات مضر و هوا جلوگیری کند. مجموعه های تخصصی ، مانند مواردی بیماران کودکان با کاهش لکوسیت ها با گرمای خون وت انتقال سریع ، سازگاری این فناوری اصلی با نیازهای بالینی متنوع و الزامات ایمنی دقیق را برجسته کنید.
نوآوری مداوم در مجموعه های انتقال خون ، با گرایش ها به سمت سیستم های هوشمند یکپارچه با تصفیه بهبود یافته وت ویژگی های ایمنی پیشرفته ، تعهد مداوم به بهزیستی بیمار را تأکید می کند. این پیشرفت های آینده نوید دقت بیشتری ، کاهش خطای انسانی و یک رویکرد فعال در مورد عوارض بالقوه.
در نهایت ، مجموعه انتقال خون بیش از یک مجرای است. این یک پیوند مهم در زنجیره مراقبت است که جان های بی شماری را نجات می دهد روزانه ، حمایت از بیماران از طریق تروما ، بیماری مزمن و روشهای پیچیده پزشکی. نقش آن ، گرچه اغلب در پشت صحنه است ، اما برای مراقبت های بهداشتی مدرن کاملاً اساسی است و باعث ایجاد شکاف بین کمک مالی و یک بیمار نیازمند می شود. $
-